Etiquetas
Volvemos con fuerza después del gran parón. Esta vez empezamos fuerte. Sabéis que este blog tiene un objetivo divulgativo. Está dirigido a todas aquellas personas que quieren entender lo que les pasa, o que tienen interés e inquietud, y a aquellas personas que trabajan con éstas patologías y necesitan ciertas claves sencillas para ser un poquito mejores en su trabajo. Creo que a muchos de mis pacientes les ha ayudado leer cosas que se puedan entender, aclarar dudas y que acuden a sus revisiones con más claridad sobre lo qué les sucede y con mayor inquietud por mejorar.
El caso de la llamada “condromalacia” es el ejemplo más claro de esto, es decir, una enfermedad que provoca confusión, que es difícil de entender sin unos conceptos básicos y que es difícil de tratar. El término en sí produce gran inquietud incluso en el estamento médico, y entre los especialistas sigue siendo un caballo de batalla difícil de manejar. Además es una patología cuyo tratamiento depende mucho de la terapia física y de la fisioterapia bien hecha, por lo que implica a muchos profesionales de la salud. Pero…¿todos tenemos claro de qué hablamos?
Hoy la cosa es extensa e intensa. De lo primero que hay que hablar es de la rótula o patela. Sí, ese hueso redondo (aunque en realidad es ovalado) que está en la parte anterior de la rodilla y que se articula con los cóndilos del fémur. Su parte posterior o articular se divide fundamentalmente en dos carilllas: medial y lateral divididas por una cresta que es la que recorre la tróclea femoral que forman los cóndilos del fémur. Fijaros bien en la imagen anatómica, que es lo más claro.
Y ahora intentad doblar vuestra rodilla desde la extensión total. Posiblemente llegareis a doblarla unos 120-130º. El recorrido de vuestra rótula va desde un punto en extensión (pierna estirada) donde está “suelta” o no encajada en la tróclea femoral, hasta un punto donde la notaréis prieta y adherida al fémur. Pues bien, la mayor superficie de contacto entre rótula y fémur se encuentra en los 45º de flexión. Es importante saber que la rótula tiene su mayor período de inestabilidad en los primeros 30º de recorrido que es cuando se introduce en la tróclea femoral. Es lógico, si no se encaja y se sale de su normal recorrido entonces será inestable. Y cuidado porque esa inestabilidad puede ser mínima e imperceptible, o máxima en una luxación total de la rótula.
Pero ¿quién mantiene a la rótula en su sitio? ¿quién “la estabiliza”? Por arriba la rótula se une al tendón del cuádriceps y por abajo al tendón rotuliano. Muy potentes, ellos dominan el eje longitudinal. Es evidente que si alguien se rompe uno de estos tendones tendrá un grave problema. Pero existen unos estabilizadores que ayudan a que la rótula no se vaya de su camino (surco).Son los alerones rotulianos. Están formados por diversas estructuras anatómicas, pero las que he de nombraros sin falta son las expansiones del vasto medial y lateral del cuádriceps y de la fascia lata, y uniones transversales de los cóndilos del fémur con la rótula entre los que destacan el ligamento femoropatelar medial (LFPM) que “tira” hacia dentro de la rótula para contenerla en su surco. La anatomía del miembro inferior humano propicia que la rótula tienda a salirse hacia afuera por ello son tan importantes este ligamento y las expansiones del vasto. Qué frecuente es oir eso de que me han mandado fortalecer el vasto medial del cuádriceps, ahora se entiende el por qué. Es importante saber que todas estas estructuras combinadas forman el aparato extensor de la rodilla.

También hay factores que tienden a inestabilizar la rótula. Por ejemplo:
-rótula alta: porque la rótula necesitará más grados de flexión para meterse en su surco.
-displasia troclear: esto viene a querer decir que si el surco es plano pues ¿dónde se encaja la rótula?.
-el aumento del ángulo Q (¡la liaaamos!): bien, mirad de nuevo a vuestra rodilla, extender la pierna y veréis que vuestro tendón del cuádriceps y el rotuliano no siguen una línea recta, porque el rotuliano se inserta en la tuberosidad anterior de la tibia que es un poco más lateral. Esto forma un ángulo valgo que nosotros llamamos ángulo Q, y que hace que, como os dije, la rótula tienda a irse hacia afuera. Pero ahí tenemos al LFPM, las fibras del vasto y al surco que propicia la tróclea femoral oponiéndose a esa “escapada” hacia afuera de la rótula. Pequeñas anomalías anatómicas pueden hacer variar éste ángulo y favorecer que la rótula no encuentre su camino adecuado. Es necesario nombrar la excesiva pronación del pié que implique una rotación tibial impartante y el aumento de anteversión femoral de las caderas. 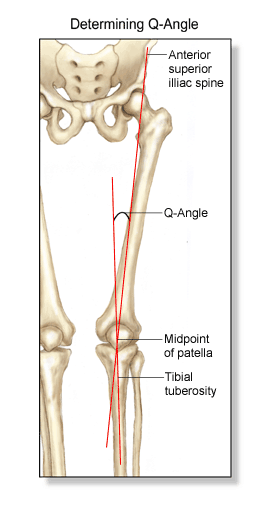
Muy bien. Pero nos olvidamos de algo. Las superficies articulares para desplazarse necesitan del CARTILAGO, y en ninguna parte del cuerpo humano el cartílago es tan grueso como en la rótula. Sabed que en actividades normales de la vida diaria como levantarse o sentarse las fuerzas a través de la rótula pueden ser hasta ocho veces las del peso corporal. Imaginaos lo que aguanta el cartílago al correr o saltar. El término CONDROMALACIA literalmente significa “reblandecimiento del cartílago”, pero realmente en medicina representa la lesión focal del cartílago articular que en traumatología clasificamos en 4 estadíos (clasificación de Outerbridge) que vienen a ser reblandecimiento, fibrilación superficial, fibrilación profunda y finalmente erosión hasta el hueso (artrosis).
Si pensamos un poco veremos que las alteraciones de la rótula pueden ser en diversos puntos de la misma y estar interrelacionados entre sí. Los síntomas suelen ser comunes y muy parecidos, sobre todo cuando no son traumáticos, es decir, por un golpe, caída…
Si habéis aguantado hasta ahora, entonces os vale la pena continuar. Los síntomas. Cuando existe un problema en la rótula los síntomas en la rodilla pueden ser muy diversos, confusos y de diferente intensidad, pero los más característicos son los siguientes:
-dolor: suele ser gradual, sordo y difícil de localizar.
-Fallo de la rodilla: sensación de que “se me va”, por episodios de subluxación rotuliana, es decir, la rótula se desvía del surco, pero no llega a salirse de él.
-Chasquido y roce: crepita, cruje y hace ruidos, está áspera al deslizarse. Se produce cuando el cartílago se desgasta y se hace irregular, y cuando la rótula modifica su camino. Se puede producir incluso sensación de bloqueo y resalte.
-Hinchazón, pequeños derrames. El líquido articular aumenta como respuesta a la inflamación que se produce por la degradación del cartílago y el daño de los tejidos que rodean la articulación.
Os voy a mostrar de forma muy resumida una clasificación clásica en traumatología de las alteraciones rotulianas o síndromes fémoro-patelares. Seguro que os ayudará a ordenar todas esas patologías rotulianas que antes estaban tan dispersas. Los grupos más importantes (que no únicos) de alteraciones son:
1- Traumáticas:
– Traumatismos agudos, es decir, lesiones por caídas, golpes…,como una fractura de rótula, una luxación o la ruptura de un tendón como el rotuliiano.
– Traumatismos repetidos, es decir por exceso de uso como las tendinitis rotuliana, cuadricipital o la bursitis prerotuliana.
– Efectos traumáticos tardíos ¡Ojo con este grupo! Razonemos. Después de un buen trastazo, el cartílago puede dañarse, lo que puede producir condromalacia y artrosis rotulianas posteriores.
2- Dispalasia femororrotuliana, es decir, una anormalidad en la anatomía de la articulación fémoro-patelar . Esta es la más difícil de tratar y diagnosticar y engloba diversos síndromes como el síndrome de hiperpresión lateral de la rótula, la luxación y la subluxación crónica, y la luxación recidivante. Todas ellas pueden causar con condromalacia y artrosis de la rótula. Esto es debido a que son alteraciones en el “recorrido” normal de la rótula que provocan que se salga del surco troclear en mayor o menor medida y aumenten el desgaste precoz del cartílago. Lo entenderemos con un ejemplo un tanto simple: alinear las ruedas del coche es importante. Si están desalineadas se gastan antes por determinados sitios. Si la rótula se desalinea entonces pasa lo que pasa. Y si las tuercas están flojas, pues la rueda se sale del sitio.


3- Condromalacia idiopática y dolor fémoro-patelar idiopático de la rótula: ¡¡¡Ojazo!!! A veces se producen dolor fémoro-patelar en personas sin una causa totalmente justificada (idiopático). Quizá sea este el punto clave al que se dedica este post. Muchas veces responden a un patrón determinado como mujer joven o adoslescente con rodillas en valgo (hacia dentro), o deportista intermitente con dolor progresivo, pero sin una causa totalmente clara que clarifique el daño de cartílago. Sí, a veces sobrepeso, otras deporte más o menos activo, otras falta total de deporte y por lo tanto musculatura que proteja a la articulación de la sobrecarga, otras el ángulo Q famoso en el límite, otras una tendencia de la rótula a salirse sin salirse…y ya nos os digo nada cuando empezamos a sumar pruebas complementarias, que si una pequeña lesión del cartílago en la resonancia, la Rx que muestra una ligera elevación de la rótula…, todo posible pero no patológico. Y aquí es desgraciadamente donde tenemos mayores dificultades de diagnóstico y tratamiento. Es estos casos es donde más hay que afinar y donde las pequeñas alteraciones del aparato extensor se van sumando a los hábitos de vida del paciente (deporte o no, sobrepeso, trabajo) para producir dolor fémoro-patelar.

Podéis entender que cada uno de estos aspectos puede ser subsidiario de una charla aparte. Cualquiera de ellos es muy interesante, como por ejemplo el síndrome de hiperpresión que tan frecuentemente se ha diagnosticado en estos tiempos.
El diagnóstico del síndrome fémoro-patelar como veis no siempre será fácil. Una buena exploración y un buen uso razonable de las pruebas complementarias nos ayudará mucho. A veces simplemente con una exploración en consulta será suficiente, y a veces tendremos que realizar Rx , Resonancia magnética, estudios de alineación de la rótula por TAC e incluso una artroscopia diagnóstica. Evidentemente de todo esto se ocupa el especialista en traumatología, especialmente aquellos dedicados a la rodilla y el deporte.
En cuanto al tratamiento del dolor femoropatelar depende fundamentalmente de un buen diagnóstico. No es igual en un paciente con condromalacia aislada que en alguien con inestabilidad , artrosis ,tendinitis u otros síndromes de los que no hemos hablado para no excedernos como plicas sinoviales, osteocondritis e incluso el dolor psicógeno referido a la rodilla. No es igual en deportistas que en no deportistas. De todas formas os diré algunas cosillas de carácter general.
Primero el gran secreto de hoy y una de las cosas que personalmente más me inquieta: en realidad la medicina no ha sabido descubrir definitivamente cuales son las estructuras responsables del dolor femoro-patelar. El cartílago carece de inervación. Muchas personas con lesión condral no tienen dolor y viceversa. Parece ser que la sobrecarga de la rótula puede producir dolor generado en la zona ósea subcondral, y también la tensión excesiva del alerón externo que provoque una neuropatía dolorosa. En casos de degradación del cartílago importante y artrosis los propios productos de la inflamación y dolor se generan por la liberación de detritus, y se producen alteraciones de tejidos como la sinovial (saco que recubre la articulación) que producen intenso dolor. Ya veis como se complican las cosas.
En cuanto a fármacos lo más extendido hoy en día siguen siendo los analgésicos y antiinflamatorios orales, que a veces son necesarios para actuar en el ciclo inflamatorio doloroso. Los condroprotectores alivian el dolor a largo plazo y tienen una actividad preventiva, lo que pasa es que muchas veces el daño ya está hecho. También los usamos en infiltraciones (no confundáis con las de corticoides que son antiinflamatorias pero con efectos deletéreos si se abusa de ellas, de ahí que hayan cogido mala fama).
La terapia física personalmente me parece fundamental. Soy de los que cree que un tono muscular adecuado y equilibrado es la mejor protección de la articulación. En las lesiones femoropatelares indiscriminadamente nos lanzamos a preescribir ejercicios isométricos del cuádriceps, refuerzo del vasto interno y disminución del deporte de impacto (dile esto a un maratoniano y lo hundes). Creo en los buenos fisioterapeutas y osteópatas que son capaces de personalizar el tratamiento rehabilitador a la patología adecuada dictada por el médico-traumatólogo.
Las rodilleras de contención rotuliana pueden ser adecuadas en caso de inestabilidad pero no en la condromalacia aislada e incluso pueden disminuir la musculatura a largo plazo, por eso un buen diagnóstico, insisto, es primordial. También habréis visto cintas o simplemente esparadrapos rodeando y variando la configuración del tendón rotuliano que se usan en actividades deportivas, pero solo en ellas. Una pequeña reseña a las plantillas. Por supuesto que pueden ser importantes sobre todo en pronadores con dolor rotuliano, yo a mis deportistas de élite siempre les he recomendado un estudio personalizado de la marcha que corrija aquellos pequeños defectos que a la larga produzcan desgastes acelerados. El tratamiento del deportista de élite merece mención aparte, incluso distinguiendo las diversas disciplinas.
En cuanto a la cirugía me permitiréis que lo deje para mis colegas de profesión. Sólo deciros que la artroscopia y las cirugías de realineación rotuliana son las más frecuentes en el síndrome fémoro-patelar. Su indicación debe ser muy precisa.
Para terminar (hoy me he extendido) os repetiré de nuevo que lo fundamental es intentar identificar las causas de cada caso particular y establecer un diagnóstico preciso para iniciar una terapia farmacológica o física adecuada o incluso cirugía. Espero que el objetivo principal se haya cumplido: entender un poquito mejor de qué va esto de la patología rotuliana de la condromalacia y el dolor fémoropatelar.







Reblogged this on Roberto Picos. Blog de fisioterapia,deporte y osteopatía.
Reblogged this on Roberto Picos. Blog de fisioterapia,deporte y osteopatía.
Enhorabuena por la entrada, clara y completa.
Soy un Osteópata de Barcelona que a menudo lidio con este problema. Quisiera saber su opinión acerca de las infiltraciones con ácido hialurónico y/o de plasma rico en factores de crecimiento. Veo disparidad de criterios en la literatura científica y porque no decirlo, mucho interés económico en este tipo de intervenciones. Mis pacientes a menudo me preguntan por estas intervenciones y quisiera tener una opinión más fundamentada.
Muchas gracias, un saludo
Gracias por tu comentario. Veo que estás metido en el lío, porque realmente el clavo que has tocado es importante, da para varias entradas (todo llegará). De todas formas hay que mojarse. En cuanto al ac hialurónico intraarticular lo primero que remito es a la ciencia, si puedes leete esto :
Therapeutic trajectory following intra-articular hyaluronic acid injection in knee osteoarthritis–meta-analysis.
Osteoarthritis Cartilage. 2011 Jun;19(6):611-9. Epub 2011 Apr 9.
Bien. En general la mayoría de los metaanálisis demuestran que es eficaz en mayor o menor medida. Cierto que hay cierta disparidad. El trabajo que te muestro se ha hecho con más de 7000 pacientes, es reciente y está en una revista importante. Te habla incluso de picos de efectividad y lo compara con placebo y AINEs. Evidentemente yo me guío por este tipo de cosas, no sólo por lo que a mi «me parece». Sí es cierto que la indicación de cuando y a quién pinchar es lo más importante y que tenemos que determinarlo mejor. ¿Se le debe dar a un paciente joven con candromalacia grado I? ¿Y a uno con una artrosis severa? En mi modesta experiencia creo que es otra arma terapeutica a usar sobre todo en casos límite donde la terapia física no es suficiente y donde todavía la cirugía puede esperar. También se puede dar en el período postoperatorio. Como ves necesitamos más experiencia, y sobre todo preocuparnos mucho por individualizar cada caso y estudiarlo correctamente. Pero sí que son útiles.
En cuanto a los factores de crecimiento me permitirás que lo deje definitivamente para un nuevo post, pero te adelantaré algo. Piensa que en la fisiología básica del uso de factores se piensa que lo que van a favorecer es un neocrecimiento vascular y de ciertas células, es por eso que yo, cuando los uso, suele ser en tendinopatías con fibrosis donde no existe buena vascularización, pero dicho esto, ¿vale para todo? Pues yo creo que no. Creo que son muy útiles BIEN indicados. hablaremos más de ello.
Y sigo mojándome: interés económico. Pues como todo, cuando la patología es difícil hay mucha gente que tira de lo que sea, hasta de la Bruja de turno. Imagínate con esto que tiene fundamento científico. No todos somos iguales. Pasa con los médicos, los fisios, los fontaneros…Hay fisios que en 5 minutos y unas corrientitas arreglan porque la tarifa no da para más, pero… ¿seguro que el paciente está bien tratado? Otros se matan a buscar soluciones pero claro…hasta cieto límite ¿no? Cada uno es dueño de su trabajo, y ahí están los pacientes para elegir quien les da confianza y quien les trata bien. Tanto los factores de crecimiento como el ac.hialuronico son terapias muy útiles, pero hay que saber indicarlas.
Muchas gracias por tu participación. Esto es uno de los objetivos del blog. Participar para que todos mejoremos y nuestros pacientes se beneficien.
Gracias por la respuesta
Concía el artículo. Lo que observo es que hay una tendencia a dejar de utilizar el hialurónico en pro del plasma cuando yo pensaba (y tu me confirmas) que quizás tengan objetivos algo distintos. Supongo que aquí el criterio clínico de cada uno y las particularidades de cada caso es lo que manda
No quisiera abusar, pero me gustaría saber tu opinión sobre las intervenciones sobre el alerón externo patelar para «recentrar» la rótula. Tengo un familiar con una afectación moderada y mientras un trauma se lo aconseja otro se lo desaconseja argumentando que esta técnica ya está en desuso. Supongo que dependerá del caso, pero cuál es tu experiencia en ello?
Respecto a los intereses económicos, de acuerdo con todo lo dicho. Hay de todo en todas partes.
Un saludo
Encantado de responderte.
Es cierto que la liberacion del alerón rotuliano como acción individualizada en la cirugía de la rótula está en desuso y solo se usa en algunos casos de hiperpresión rotuliana externa con inclinación de la rótula y evidencia de que el alerón está tenso. Sin embargo en inestabilididades como la subluxacion debe acompañarse de otros procedimientos más complejos:transposicion de la TTA (realineación distal), reconstrucción del LPFM o realineación proximal. Antiguamente se realizaba en condromalacias «difíciles» con cierto grado de inclinación o subluxación junto a la artroscopia ya que era un proceso fácil y poco agresivo, pero realmente muy poco efectivo. Igualmente le pasa al «cepillado» de la rótula que por sí solo es bastante poco efectivo.
Un saludo.
Hola,
Enhorabuena por el foro, no tiene desperdicio ninguno.
Haber si me puede » echar una mano» en la rodilla.
Tengo 31 años, ex-atleta profesional y con diagnostico de condromalacia rotuliana desde hace 6 años. Hace unos días me han infiltrado ácido hialurónico por primera vez tras varias visitas a la SS durante estos años. Al diagnostico tomé AINEs durante 1.5 años. Me he informado de la técnica de plasma en internet y ahí lanzo mi pregunta:
Puede ser compatible una infiltración de plasma(en el caso que sea adecuado para mi caso) con el actual ácido hialurónico recien infiltrado, o merece la pena esperarme a su tiempo de eficacia?
Es que si es compatible, me merece la pena probar ya que supongo que «no pierdo nada», a parte de dinero. O tiene alguna contraindicación?
Muchas gracias de antemano
No hay incompatibilidad uesto que se trata de tu propio plasma. De todas maneras a mí me gusta ir por pasos y ver como se responde a cada tratamiento por sí solo. Lo más importante es ver que está indicado hacerlo.
Muy buena publicación, que gusto encontrar personas y en esta ocasión a un doctor que nos proporciona información de primera mano y también que bien que crea en los buenos fisioterapeutas y osteopatas, ya que se abre a un enfoque mas global y complementado a un buen medico los tratamientos logran ser mas exitosos. Un gran saludo desde México.
Ivan Alvarez
Tereapeuta y Estudiante de Osteopatia.
Gracias por tu comentario amigo. Sí, yo creo que tenéis una importancia muy grande en estos casos. Y es algo que siempre defenderé.
Realmente es bueno encontrar tan buena información. Estoy con esta patalogía desde hace 3 meses tratándome pero demoraron 2 años para darme el diagnostico exacto. Y no es nada fácil…
Reblogged this on Osteobcn and commented:
Muchas gracias por las aportaciones. Estaré espectante al post sobre el plasma.
Un saludo
Una publicación muy docente y con claridad de conceptos. Muy buena ayuda.
Gracias
Hace dos semanas tuve una luxación de rótula. En urgencias después de ver mediante radiografías que no tenia nada roto me colocaron una férula y a la semana me la quitaron, ni siquiera me volvieron a explorar y me recetaron una rodillera hortopédica. Y así me despidieron, no me estudiaron la rodilla para nada, yo mismo he leído mucho por internet acerca de esta lesión, he descubierto que tengo un ángulo Q bastante pronunciado y que al tener mucho puente en el pié también tengo mucha pronación, He visto que ejercicios debo hacer para fortalecer el cuadriceps, sobre todo el vasto interno, pero se que seguramente me he roto el ligamento femoropatelar medial que unido al angulo Q y la pronación que tengo existe al riesgo de que se me repita otra luxación ¿podre evitar esto con el uso de rodillera y plantillas para los pies? ¿si esto es posible, tendré que usar estos elementos ortopédicos de por vida si quiero estar seguro de no volver a repetir una luxación?
Hay dos cosas que me parecen importantes de tu caso. Lo primero es que tipo de rodillera te han puesto. Imagino que será una rodillera con bloqueo de la flexo-extensión y varo-valgo, es decir una ortesis de inmovilización temporal. Lo digo porque si ha sido una luxación verdadera ( a veces hay gente que tienen la sensación de desplazamiento) en la que la rótula se haya salido literalmente del sitio y haya que colocarla con la mano, entonces el LFPM se ha roto seguro y merece al menos tres semanas de inmovilización para darle una oportunidad al LFPM para cicatrizar y repararse. Lo segundo importante es que SI, la lesión debe ser seguida. Esta es de esas patologías donde el consenso no es unánime. Yo personalmente creo en una inmovilización de 3-4 semanas si es posible con la ortesis descrita. Hay autores que en casos de atletas de élite o de mucha demanda abogan por una reparación quirúrgica de entrada. Yo creo que es excesivo, y que se puede esperar a un 2º episodio (si es que existe). ¿Si podrás evitar otra luxación? Pues como buen gallego «depende», si realizas bien los ejercicios de fisioterapia y utilizas plantillas adecuadas y esta vez sí, una rodillera de centralización rotuliana para actividades deportivas, entonces puede que tengas suerte, pero como casi todo en medicina, no descarta el que te pase de nuevo, de hecho por tener un episodio tienes mucho riesgo de un segundo, pero está claro que hacer bien las cosas disminuye el riesgo y favorece el que con el tiempo puedas dejar de usar rodilleras y elementos ortopédicos. De todas maneras CONSULTA con un profesional, hay muchos datos importantes de tu historia que hay que saber para tratarlo bien.
Gracias por su respuesta, la luxación que tuve fue completa. yo mismo me la reduje, ¿ de veras cree que es posible que el LFPM cicatrice hacia su estado anterior, o por el contrario una vez roto (seccionado) cada extremo cicatrizará por su lado no siendo de esta forma funcional jamás ?
Hacia su estado anterior seguro que no, anatómiamente el ligamento tiene una serie de expansiones que permiten una cicatrización mejor o peor dependiendo del buen tratamiento en primera instancia. Recuerda que la luxación no es una sección sino un arrancamiento. La pregunta es: ¿será suficientemente funcional solo con una cicatrización más o menos correcta? Eso es lo que no se puede adivinar, de ahí que te dijese que el consenso no es total y algunos optan por reparación directa.
Le agradezco su atención. Sus explicaciones resultan muy asimilables para personas como yo ajenas a esta materia. Un saludo.
¿Cual es la razón por la que la luxación de rotula he leído que es mas frecuente durante la edad adolescente que en la edad adulta?
Siento la tardanza. En relidad lo que sabemos es que tras una luxación aguda, un segundo episodio es más frecuente en un adolescente. Date cuenta que los adolescentes están en puro proceso de crecimiento y de desarrollo del aparato extensor, por lo los problemas en el desarrollo pueden traer consecuencias.
Hace 10 años me rompí el LCA jugando a rugby. 8 meses más tarde me hicieron otra artroscopia porque se me hinchaba la rodilla, me habia salido el síndrome del ciclope. Recientemente he empezado a córrer entre 1 y 2 dias por semana para poder hacer triatlones. Empezé a notar la rodilla entumezida y me acaban de hacer otra artroscopia donde me han limpiado la articulación y me han encontrado una condromalacia rotuliana de grado 2-3. (el médico dice que seguramente me ha salido como consecuencia de la rotura del LCA). Me gustaria poder correr un dia a la semana y otro dia hacer elíptica para poder preparar alguna triatlón, que podria hacer para que mi cartílago no sufra? el àcido hialuronico me iria bién?
Saludos
Veo que te das caña. Evidentemente el hecho de operarse de una rotura de LCA no evita el que desarolles una artrosis o empeoramiento precoz del cartílago, si bien menor que sin operarse bajo mi punto de vista. Además veo que has tenido complicaciones, como un cíclope. Como tu actividad pretende ser de gran rendimiento debes tener cuidado. No eres un paciente fácil puesto que tu quieres hacer actividades de impacto que en principio no se recomiendan para personas con lesiones de este tipo a no ser que sean profesionales. De todas maneras tú tienes una motivación y hay que respetarla. Sí, el ac. hialurónico es una de las posibles terapias para intentar mejorar la calidad del cartílago. También otros protectores como el condroitín sulfato, sulfato glucosamina…Te recomiendo que estés en contacto con alguno de nosotros (traumatólogo deporte) ya que te harán falta más consejos par poder desarrollar la actividad que te gusta.
Buenas tardes Dr. Codesido,
Ha sido una suerte encontrar su Blog, me ha inspirado confianza el leer su articulo y todos los comentarios con sus respuestas incluidas, no es mi intención molestar ni abusar de sus conocimientos de forma gratuita, aunque debo reconocer que me seria de gran ayuda a la hora de poner en marcha mi recuperación, me acaban de diagnosticar según resultado R.M, condromalacia femoropatelar grado III afectando a la faceta rotuliana, no tengo dolores pero si escucho chasquidos muy molestos cada vez que me siento, yo, pacienciente de 38 años, paracaidista, aficionado al ciclismo de montaña, en estos momentos me está costando digerirlo…
Solo le preguntaría: Con un grado III, la farmacología solamente funcionaría, debo combinarlo con un fisioterapeta, se recomienda fortalecer alguna musculatura concreta para proteger la zona (soy habitual de gimnasio), me debo plantear otras opciones, vivo en Barcelona y de momento no tengo pensado ir a la coruña, el trabajo y las obligaciones en estos momentos no me lo permiten.
Sin otro particular reciban todos un cordial saludo.
Muchas gracias.
Juan Manuel.
Gracias por tu comprension. Evidentemente al final no dejamos de vivir de esto. En el caso de los problemas rotulianos era muy habitual que te mandasen fortalecer la musculatura que forma el aparato extensor, es decir, fundamentalmente el cuadriceps y especialmente el vasto interno. Actualmente sabemos que la musculatura trabaja de forma conjunta, como un equipo, por lo que yo recomiendo siempre fortalecer también los demás grupos musculares, isquion, gemelos…etc puesto que así la rodilla y el miembro inferior responden mejor pese a ciertos grados de condromalacia. Con lo que si debemos de tener cuidado es con las actividades que producen impacto repetido sobre la rotula.
Muchas gracias por molestarse en contestar Dr. Al final dentro de la gravedad, en mi caso el deporte en general y algunos ejercicios como los comentados en particular siguen beneficiandome, por mucho que algunos compañeros suyos se empeñen en contradecir (no quiero crear polemica con esto ni mucho menos, pero es que ya hay dos que me querian bajar de la bici…), estoy muy agradecido con su consejo, seguiré los tratamientos que mejor me vengan para intentar paliar esta nueva avería y seguir adelante con mis objetivos de forma gradual.
Gracias de nuevo y un acierto mostrar este tipo de articulos de forma desinteresada, de este modo tenemos información muy concreta.
Hola mi problema es que hace 12 años que padezco una tendinitis rotuliana rebelde.Hago vida normal pero cuando corro o hago algun deporte en suelo duro es cuando noto algo de dolor. Hace 6 años que cuando corria o hacia un deporte en dichas superficies utilizaba una cihta patelar. Despues de someterme a un tratamiento de fisioterapia durante dos meses, he mejorado bastante. De hecho ya no necesitaba la cinta patelar. Pero cual ha sido mi sorpresa que cuando hago carrera continua, a los 5 minutos se me hincha de rodilla para abajo ( zona de gemelos, aquiles,etc..) y noto bloqueo y dolor, debiendo de cesar el ejercicio. En cambio si hago bicicleta , eliptica, natación , nada de nada, puede realizar el ejercicio bien.
Mencionar que el perimetro del gemelo con respecto al sano es de 1.5 cm mayor.
Después de visitas a traumas, unos me dicen q puede ser un sindrome compartimental, otros que es imposible porque si puedo hacer bici el problema es la pisada.
El podologo dice que la pisada no es, que es buena.
El angiologo que no es vascular, la electromiografia normal , al igual que ecografia.
Ya no se que pensar, nadie me da una solución, el ultimo diagnostico es que es un problema vascular, por alguna leve estenosis que se acentua al correr debido al uso de tantos años de la cinta patelar. De hecho me han dicho que me haga una ecodopler despues de correr, con la zona hinchada.
¿Un sindrome compartimental puede darse al correr y en bici no?. ¿El uso continuado de la cinta patelar puede generar un estrechamiento vascular?
Quisiera saber si alguien puede dar una opinion al respecto . Gracias
tengo 55 años,soy mujer,me operaron de los dos meniscos hace un año y medio,me diagnosticaron,rotura degenerativa menisco externo y rotura degenerativa de menisco interno y condropatia rotuliana de grado 2,tras multiples tratamientos con rehabilitacion,medicacion con calcitonina nasal y calcio oral,medicacion antiinflamatoria y analgesica e infiltraciones con acido hialuronico,continue con hidrartos de repeticion que precisaron artrocentesis en multiples ocasiones,dada la mala evolucion,pues ademas del dolor,no podia extirar ni encoger la pierna,me realizaron otra artroscopia donde me dice que tengo,una condropatia condilo femoral interno grado 2 y condropatia condilo femoral externo grado 2-3 e imagen en espejo en platillo tibial externo grado 4.no solo no puedo apenas andar,si no que ademas cuando me acuesto o me siento,no soy capaz de dar un paso sin una muleta y co mucho dolor.me han mandado a que me den una incapacidad para trabajar,pues soy limpiadora,mi pregunta es,asi me voy a quedar,no hay ninguna soluccion,y que minusvalia me daran un 75 por ciento o un 100 o sea la total o la absoluta.es la mutua de mi empresa la que me ha operado y me mandan a la inspecion,alguien que entienda me puede ayudar.gracias
Consulta. Insisto, tu caso es particular y por lo que cuentas la decisión terapéutica puede ir desde el reposo hasta la sustitución protésica. Pero debe tener solución, he ahí tu esperanza. Hay que verte como paciente en consulta, es la forma más adecuada de poder ayudarte.
Hola Cesar. Disculpa porque creí haberte contestado. Ha sido el comentario de Dori lo que me ha puesto en alerta. Es evidente que mi respuesta no se publicó. Espero que ahora sí.
Bueno, te decía que tu caso es muy interesante. Evidentemente es cuestión (para responderte completamente) de que vengas a consulta. De tus dos preguntas te puedo responder a la primera. El síndrome compartimental en la pierna es muy frecuente en corredores, el aumento de flujo en los compartimentos provoca aumento de presión, bajo esta premisa podríamos pensar que el ciclismo debería de provocarlo también, sin embargo sigue siendo mucha más frecuente en corredores, por qué?, mi opinión es que el impacto y los aumentos de presión bruscos provocan más síntomas. No esnada fácil de tratar pero puede haber solución con buen tratao y paciencia. A la segunda pregunta no te puedo responder porque ni he visto ni he leído de ningún caso, será cuestión de revisarlo. Un saludo y perdona la demora.
gracas por contestarme Doctor,pero no creo que pueda pasar por su consulta de momento no tengo posibilidad,ya sabe la crisis,pero me podria decir si de verdad tengo esperanza o no es seguro,de que me ponga bien,con algun tratamiento en especial o con una protesis,y porque no me ponen la protesis en mi mutua en vez de mandarme para una incapacidad,y por ultimo cree usted que esto qque me a pasado a mi en mi rodilla es debido a las artroscopias que me han hecho,o simplemente un error de mi traumatologo,porque yo estoy mucho peor que antes de operarme,vamos ahora me siento una minusvalida,no puedo hacer nada sin mi muleta,y aun asi es muy doloroso y me siento inutil,con lo que yo era,que me andaba mi ciudad de arriba a abajo para mis trabajos de limpieza,me encantaba andar y ahora nio puedo ni dos minutos,que triste es esto,gracias por atendermemun saludo
Me ratifico en lo dicho antes. No debes buscar culpables de esta manera. Creo que una rodilla como la tuya tiene una posible solución, pero no es nada fácil. Animo.
Dr. Pablo Codesido su blog e informacion realmente cumple al pie de la letra su objetivo, GRACIAS por la nobleza de compartir conocimiento e informacion y tranquilidad de un colega a otro se lo hago saber ! Aun que tambien soy un paciente joven a los 38 a. de edad inicie solo con chasquido ocasiona al subir escalones en la artic. femoropatelar derecha sin dolor o inflamacion de 12 meses de evolucion y al cumplirse dichos meses inicia con dolor e inflamacion limitacion de mov.y deambulacion de manera subita, tratamiento inicial AINES y reposo articular no mejoria en 8 semanas y en 3 meses mas atroscopia diagnostica,Rx reduccion de espacio artic. no de gran consideracion al igual que lateralizacion de la rotula, RM que mostraba lesion a menisco medial en asa de balde,bursitis,escaso liq. sinovial y del cartilago aparentemente bien,antecedentes menos actividad fisica ultimos 4 a. sobrepeso,resultado de la artroscopia diagnostica bursitis,plica,muy hipertrofiada, condromalacia grado IV en troclea femoral,grado II -III condilo interno y osteocondritis disecante condilo ext. y menisco interno lesionado reportado en RM previa a artrosc. el medico traumatologo remodelo menisco y cartilago con condromalacia limpio de todos los detritus existente dentro de la artic. y realizo microfracturas en area de troclea femoral,una terapia de rehab.realmente sin supervision ( laboro es una area no accesible para ello) posteriormente episodios cortos de dolor e inflamacion y a los 13 meses post. a artroscopia dolor dolor mas mov. o tiempo de pie mas dolor, Dr. mi unica alternativa es la suplementacion con ac. hialuronico intrarticular ademas de los ejercicios de fortalecimiento del muslo de import. para este caso claro por terapeuta y medico de rehab. fisica y medicina del deporte??
Gracias Ana por tus comentarios. Es evidente que con tu edad y como parece que tienes la rodilla, las terapias concomitantes a la cirugía son imprescindibles. Me explico, suponemos que la cirugía ha ido bien, pero con el tiempo tiene sus limitaciones. Entonces debes de recuperar tu peso ideal y complementarlo con una buena tonificación muscular en los grupos musculares que intervienen en el movimiento del miembro inerior, siempre, si esposible, supervisada por un fisioterapeuta para luego continuar tú por tu cuenta en el gimnasio. Yo en tu caso sí soy partidario del ac. hialurónico e incluso de otras medicaciones que prevengan la degradación articular. Lo digo por la edad que tienes, ya que se debe evitar la cirugía protésica precoz y para ello nada mejor que la prevención. En realidad creo que debes de ser tratada por un grupo de profesionales dirigidos en este caso por tu traumatólogo, esa es m filosofía, y la gran mayoría lo consiguen. Ojalá encuentres el buen camino.
Dr. Pablo Codesido amigo de la medicina y de la esencia de ser de la misma LA PREVENCION! ,de antemano agradezco la pronta respuesta a la pregunta es la confirmacion a el camino a seguir, tuve la fortuna de conocer un medico traumatologo que al igual que usted fue claro concreto,directo y explica bien, sera quien nos dirija en esta lucha por una mejor calidad de vida, productividad y libertad ademas de su ayuda tambien Dr.Pablo Codesido,podria ayudarnos orientandonos mas acerca de esas medicaciones que prevengan la degradacion articular, tomo Osteo Bi-flex contiene sulfato de condrotina,colageno,glucosamina HCL, Ac.Hialuronico,Ac. ascorbico,sulfato de manganeso y sodio (www.OSTEOBIFLEX.COM) en tabletas via oral las reinicie las habia suspendido me han comentado es inusual causen irritacion gastrica pero por ese motivo las suspendi, en realidad que tanto puede prevenir el deterioro esta suplementacion o existe otras opciones ?? ,espero poder prevenir que mi rodilla izquierdad termine igual ha iniciado de meses atras poco a poco como la derecha y mi servicio medico institucional me parece no ser muy integral ellos van por prioridades primero la mas lastimada y luego veremos…! , admito debi ser mas proactiva al fin es mi salud Dr. Pablo C. de antemano MUCHAS GARCIAS !
Hola Dr. Pablo Codesido y muchas gracias! por su pronta respuesta la cual me ha ayudado mucho como paciente y medica, no me queda mas claro eres amigo de la medicina y de la esencia de ser de la misma: La prevencion! Tal vez no le ha llegado mi respuesta a su contestacion por eso escribo esta , sin abusar de su tiempo podria orientarnos con nombre de compuestos de medicaciones que prevengan la degradacion articular por favor son acaso la glucosamina,condrotina y ac. hialuronico administrados via oral que tan en realidad ayudan los antes mencionados y en que dosis para que prevengan la degradacion articular ??!! Espero pueda respondernos de antemano muchisimas gracias!
Las medicaciones orales son parte del arsenal terapeutico contra la artrosis y las patologías del cartílago articular. Se encuentran en el grupo de los SYSADOA o fármacos de acción lenta en el tratamiento de la artrosis. Evidentente el tema da para rato. Yo el que más uso con diferencia es el condroitin sulfato, en España hay varios nombres comerciales (condrosan, condrosulf…) pero para verlos simplemente abre un vademecum, no creo que deba ser yo quien divulgue «marcas». El condroitin sulfato se usa en ciclos de 3 meses, el ac.hialuronico lo uso intraarticular y poco oral, y no suelo abusar de otros como la glucosamina, que solo doy a veces en casos avanzados en asociación con el condroitin sulfato. Estos tres son las «estrellas». La razón de su uso es que han demostrado eficacia en estudios clínicos contrastados e independientes. No suelo abusar de la medicación oral, tiene unas indicaciones y no se debe usar indiscriminadamente, además creo que en el tema prevención la terapia física y el ejercio también son fundamentales.
queria hacerle una pregunta me hice una resonancia de la rodilla por un golpe que tuve.el informe salio :signos de displasia de la troclea femoral con leve subluxacion lateral de la paleta..es para operar??por favor contestenme lo mas rapido grasias
Paciencia y educación (que es gratis). Si no tienes síntomas no tienes porque operarte a no ser que tu traumatólogo al explorarte crea lo contrario.
Dr. Pablo buenas tardes. Soy medico internista y hace poco me han diagnosticado un dolor patelo femoral izquierdo. He tenido episodios de subluxacion rotuliana e intenso dolor, lo cual me llevo a consultar. No me hicieron Rx ni otros examenes, me han ordenado sesiones de terapia fisica. Tengo una Rx de rodilla que quise hacerme por mi cuenta ya que me preocupaba al leer sobre el tema la probabilidad de una artrosis temprana (es esto cierto??) sin embargo esta normal. Lo que me preocupa ahora es que no me ha ido bien con la terapia, el dolor en ocasiones aumenta y nno siento mejoria. Aparte la fisioterapeuta me dice que no puedo caminar mucho ni trotar en absoluto y por lo general voy al gimnasio dos o tres veces a la semana y hago ejercicio cardiovascular, ademas camino todos los dias al trabajo por lo menos 6 cuadras. Hay alguna otra recomendacion que deba seguir en cuanto a actividad fisica? Es cierto que debo dejar de caminar largas distancias y trotar??
Le agradezco cualquier ayuda ya que en lo que he leido hasta el momento sobre el tema su blog hasido el mas interesante y completo. Cualquier otra recimendacion sobre ejercicios que pueda hacer en casa y en el gym quedare muy agradecida. Un saludo
Actualmente estamos estudiando seriamente un nuevo campo terapéutico que es la rehabilitación funcional deportiva con licenciados en educación física que tengan conocimientos médicos supervisados. No se trata de hacer fisioterapia, sino un punto más. Ir al gimnasio supervisado/a para que los ejercicios que se realican sean correctos. Esto solo se hacía con deportistas de élite qu además de fisio tienen preparadores físicos en sus clubs. Vimos que esto también es válido para gente como tú, y estamos haciéndolo con buen resultado. No se de donde eres ni si tienes posibilidad de acceder a estas cosas, pero hoy por hoy creo que sería algo que te beneficiaría muchísimo.
Muchas gracias doctor, que pena no haberlo mencionado antes, soy colombiana y tengo 35 años. Voy a terminar las sesiones de terapia y con el informe pasar con el deportologo del gimnasio. Ya me han esseñado una serie de ejercicios que puedo hacer en casa asi es que me pondre a trabajar. De nuevo muchas gracias!!!
Buenos días Dr. Pablo Codesido,
Mi nombre es Jesús tengo 53 años soy hipertenso y me han hecho una Resonancia Magnética en la rodilla derecha debido a los dolores que tengo. Soy deportista ocasional, dos o tres veces por semana practico bici de montaña o bien camino por la montaña pero este año no he podido hacer prácticamente nada por el dolor en la rodilla cuando llevo un tiempo andando, sobre todo bajando cuestas en la sierra, es cuando más me molesta y me duele también cuando hago esfuerzos en la bici y en el día a día cuando bajo las escaleras de mi casa por la mañana.
Después de hacerme la Resonancia fui al traumatólogo me dijo que tenía desgaste de un cartílago y que hiciera unos estiramientos que me dio en una fotocopia no me dio ningún informe o tratamiento por escrito. Se lo comente al médico de cabecera y me pudo facilitar el Informe Radiológico que es este:
Se realiza estudio con protocolo habitual en los tres planos espaciales con imágenes ponderadas en DP, Tl, T2 y GE.
No se aprecia edema óseo.
Condropatía femoropatelar y femorotibial interna grado II-III.
Ambos meniscos son de morfología e intensidad de señal normales, no apreciándose cambios degenerativos ni roturas.
Ligamentos cruzados, colaterales y aparato extensor sin alteraciones significativas.
Pequeña cantidad de líquido intraarticular y suparapetelar.
Pequeño quiste de Baker.
Mi médico me trato de explicar el informe y se extraño de que no me diera el traumatólogo un informe y me pusiera un tratamiento (solo estiramientos) y me receto Condrosan 400.
Mi duda está en saber si esta Condropatía tiene un tratamiento más efectivo bien con fármacos, con ejercicios o debería visitar a otro especialista (Podólogo) que me localice las causas físicas del problema (si las hubiere) y tratar de solucionarlo y recuperar la rodilla.
Le agradezco su atención. Sus explicaciones y el modo de exponerlas hacen que la gente que no tenemos ni idea de estas cosas nos ayude a comprenderlas un poco más. Sin otro particular.
Un saludo.
Jesús
Tu caso es de lo más frecuente que tenemos en consulta, y de lo más difícil de tratar. molestias en las rodillas con cambios degenerativos moderados. por ahora nada realmente incapacitante, pero si lo pensamos bien, la antesala de una artrosis de rodilla que puede llegar a necesitar cirugía protésica. Efectivamente amigo Jesús, mi idea es que siempre hay cosas que hacer y mejorar, tanto con rehabilitación funcional (ejercicio), fármacos como viscosuplementación (ver post) y aveces ortesis y/o plantillas. El problema es que alguien coordine todos estos puntos y te punta en «buenas manos».
Hola Dr. a mi ami niño de 15 años le diagnosticaron plica sinovial en la rodilla izquierda. Ya lo he llevado con varios traumatologos, pero quisiera que me ayudara a elegir el mejor tratamiento o que me diga si es inevitable la operacion. El niño es portero de futbol desde hace un año. Se le traba la rodilla cuando pasa mucho tiempo sentado sobre ella o cuando en el juego cae sobre ella. El mismo la destraba. Por favor digame que sucederia si no decide operarse de inmediato. Si cree necesario algun tipo de rodillera para los entrenamientos y juegos etc. Aqui los medicos unicamente le dicen que guarde reposo. El esta haciendo ejercicios para fortalecer el cudriceps y ejercicios de elasticidad. Ama el futbol y tiene cualidades. Sabemos que primero esta su salud ,espero, que el encontrarme con usted me de tranquilidad. No quiero cometer un error si decido operarlo.Gracias.
Siento no poder consultar a tu hijo online. Pero intentaré ayudarte. Plica sinovial y muchos traumatólogos viene a querer decir que no está muy claro lo que tiene. Creo q sus médicos están intentando ser conservadores, pues en adolescentes no es mala opción. La artroscopia es el mejor método diagnóstico que hay en la rodilla y poco agresivo, además si realmente se trata de una plica entonces se puede resolver, no le tengas miedo, complicaciones puede haber en cualquier cirugía, hasta por una pequeña herida. Pero insisto, desde aquí sin verlo es imposible responderte definitivamente.
Hola muy buen dia, soy de venezuela mi resonancia arroja que tengo lesion intra-sustancia de ambos ligamentos cruzados, condromalacia patelar gardo 2 y 3 mi dr me dice que me tengo que operar que desierto esta,
La cirugía puede ser una opción, pero comprenderás que en estas circunstancias no lo puedo afirmar contundentemente.
hola Dr, una suerte haber encontrado un blog asi,tengo 27 años mañana hace 6 meses que corri por ultima vez, unas molestias en la rodilla me hicieron parar (acababa de terminar el maraton de madrid poco tiempo atras, era el tercero que hacia) y tras una resonancia me han dicho que tengo una condromalacia en grado 2-3, un medico me dijo que la unica solución era el tratamiento con factores de crecimiento, y aun sigo pensando que hacer, hoy por hoy puedo hacer una vida normal monto en bici y voy a la piscina, desde hace un mes no tengo dolores y estoy pensando en probar a correr, a ver que ocurre, tu que consejo me das? espero algun tiempo más? los factores de crecimiento me permiitiran poder correr sin dolor y sin perjudicarme más??? muchas gracias
Tenemos dos post, uno sobre factores de crecimiento y otro sobre viscosiplementación, muy interesantes. También uno sobre condromalacia. Leelos. Si estás bien, sin dolor, puedes retomar tu deporte siempre que los cuidados de tu médico sean los adecuados. Mi mejor consejo es que vengas a consulta.
Hola Dr. Codesido al igual ke Manolo tengo que leer esos post que menciona disculpe pero como acceso a ellos me interesa el de factores de crecimiento estan donde esta el de viscosuplementacion?? Muchisismas Gracias !! Que tenga un muy buen dia! Anabel.
Hola, tienes acceso a todos los post en la barra superior dondepone TEMAS/POST.Un saludo.
Dr. Codesido, esperando que esté muy bien, me acerco a Ud. para consultarle con respecto a la Condromalacia grado II y que me diagnosticaron hace un mes. Ante esto, mi traumatologo me receto piascledine. Luego por mi cuenta empece a tomar conjuntamente glucosamina con condroitina. Y desde ayer, empecé a tomar colageno hidrolizado antes de dormir. ¿Existe evidencia cientifico que mejorando la alimentacion se pueda mejorar el pronostico en si? Siempre y cuando se realicen ejercicios de tonificacion de cuadriceps. Y respecto a esto, ¿Es posible volver a tener una vida activa en parte a ejercicios recreativos de gimnasio?
Saludos y gracias por sus palabras.
La alimentación es básica para cualquier proceso metabólico humano, el más claro ejemplo es la obesidad que produce daño metabólico pero también mecánico. Respecto a alimentos específicos la verdad es que no conozco nada realmente validado científicamente. Hoy en día usamos protectores del cartílago (SYSADOA) como los que tu te estás tomando. Yo pienso que la vida activa y en el gimnasio es totalmente factible.
Saludos Dr. Codesido , gracias por tan interesante artículo.Querria que me diera su opinión sobre mi caso.He estado algunos años haciendo montañismo y ciclismo y en el pasado mes de octubre tuve un dolor en la parte del tendón cuadricipital. Fuí al fisioterapeuta pero no obtuve buenos resultados con la fisioterapita ni la rehabilitación , siempre que intentava volver a andar , al primer día bién , pero ya a los siguientes me rozaba mucho en la parte superior de la rótula.Hace un més fuí al traumatologo y me dijo que tenia condromalacia y que era debido a mis rodillas hacia adentro , no le dió mas imporantancia y me dijo que volviera a la actividad.Hace un mes me apunte a un gimnasio y haciendo los ejercicios que me habian recomendado he ido a peor , como por ejemplo las extensiones de cuadriceps en sus últimos angulos , tambien sigo con el problema de andar , un día bien durante 30 min , pero a los siguientes dias vuelve a surgir el rozamiento. Incluso los ejercicios isometriscos con la pierna totalmente extendida me rozan y me producen dolor , esto último es lo que más me tiene desorientado. A la espera de la resonancia que aún tardara unos 3 meses me dijeron que no debia perder la musculatura , pero los ejercicios que me mandan , agunos de ellos como la extensión de cuadriceps en sus ultimos angulos , i andar , a los días me vuelve a rozar mucho la parte superior de la rotula. Otra cosa mas , es que al principio si iba con una rodillera de rotula abierta , pero ahora si me la pongo el dolor es tan fuerte que no puedo ni dar un paso , ya que el rozamiento es mayor. Mi pregunta es , y solo meramente orientativa : cree usted que ya mi cartilago esta muy destrozado por estos sintomas , y también , los ejercicios excentricos con pocos grados de flexión irian mejor a mi caso? , ya que en mucha flexíon son perjudiciales y en mi caso en total extensión también me duele. Por último cometarle que tambien en la pierna alzada si hago la extensión completa suena un chasquido , y al andar a parte del rozamiento tambien suena un «clack» cuando la pierna esta extendida.Se que debería esperar a la resonancia , pero como aún va a tardar mucho y no quiero quedarme con la musculatura atrofiada espero que pudiera darme algún consejo sobre mi caso.
Muchas Gracias.
Debes realizar ejercicio que no te produzca dolor, pues es un signo de alarma de que te estás «pasando», eso sí no debes permitir que tu musculatura se atrofie, por eso a veces son necesarios otros tratamientos mas allá del físico. los síntomas hay que correacionarlos con muchas cosas: tu edad, estado de salud, actividad…pero evidentemente que por lo que cuentas un grado medio de condromalacia parece muy probable.
Estimado Doctor:
Reciba un saludo cordial y al mismo tiempo agradecer su amable respuesta.
Tengo 40 años, oficinista, de escaso deporte, tuve una caída hace dos meses en la rodilla izquierda, he caminado cojeando un poquito ahora que estoy de vacaciones recién pude ir a la fisioterapia y he mejorado bastante, y ya camino casi sin cojear pero lento porque cuando hago esfuerzo me duele de 1 a 10 un 5.
Me acaban de dar los resultados de una resonancia magnética mi consulta será dentro de 15 días todavía y como verá mi angustia es muy fuerte y dice:
CONCLUSIÓN: Condromalacia del cóndilo femoral externo grado III.
Doctor, ¿Puede por favor explicarme qué significa eso?
¿Qué tratamientos probablemente el traumatólogo me este recomendando o sería lo más acertado? ¿Que preguntas adicionales deberé hacer a mi médico?
¿Es recomendable seguir utilizando la rodillera patelar o cual otra debo utilizar ?
POR FAVOR DOCTOR me olvidaba…hasta la fecha estuve utilizando una venda patelar meniscal me recomendó el fisioteraeuta porque no se sabia el diagnóstico.
Ana, ¿te has leído el post sobre «condromalacia rotuliana»? Todo lo que me preguntas viene allí reflejado. Lo único que te añado es que el cóndilo femoral externo es la parte externa de la articulación del fémur en la rodilla. Respecto a la rodillera depende mucho de la lesión o anomalía que haya provocado la condromalacia, eso hay que verlo en consulta.
Hola Doctor
Doctor:
Soy Johanna tengo 28 años he sido operada de mi rodilla derecha por luxación recidivante de rotula hace 8 años y de mi rodilla izquierda por subluxación y condromalacia me hicieron liberación retinacular externa. De mi rodilla derecha quede bien pero mi rodilla izquierda sigo sufriendo pequeños desplazamiento de la rotula me pasa pocas veces pero me duele muchisimo con cualquier movimiento. Por lo que me hicieron una RMN:
Informe
Articulacion femorotibial y femoropatelar de aspecto normal. Rótula de aspecto alto y lateralizada, sin alteraciones del cartilago subcondral y hueso subcondral.
Retinaculos integros flexuoso el externo. Ligamnetos cruzados, colaterales y patelar conservados.
Meniscos sin signo de rotura, con morfologia normal.
Escaso liquido articular.
Hice rehabilitacion con fortalecimiento de cuadriceps e isquiotibiales no me dio resultado.
Mi Doctor me recomendo hacerme un descenso y medializacion de la tuberosidad anterior de la tibia.
usted me aconseja operar?
Yo no te he consultado, pero sí otro profesional que te está dando una solución muy factible por lo que cuentas. Muchas veces la liberación del retináculo aislada no es suficiente y esconveniente hacer un descenso y transposición ósea.
Estimado Doctor. quiero decirle que de todo lo que he leído sobre condropatía usted es quien mejor lo explica y quien da más detalles.
Tengo 25 años y soy jugador de tenis semiprofesional. Hace 2 semanas que me diagnosticaron condropatía rotuliana y ando bastante preocupado porque no se si podré volver a recuperarme totalmente y seguir jugando como antes.
Me queda claro todo lo que dices en tu post, pero tengo dos dudas:
1- Las rodillas me crujen muchio y mi traumatologo me dijo que de nacimiento tenía la rotula un pelin desalineada pero que eso no era problema para recuperarme de la condropatía. Quiero saber si debo ir a un podólogo a por plantillas aunque él no me dijo nada de eso.
2- la recuperación por ejemplo en mi caso de juventud es total o siempre tendré ese problema de una forma u otra, ya que quiero seguir con mi deporte.
Gracias de verdad.
1-probablemente, pero eso hay que evaluarlo en consulta.
2-Es difícil de saber. lo que sí es cierto es que el deporte profesional de impacto y alta intensidad acaba por producir lesiones por desgaste.
Muchas gracias Dr codesido, por responderme estoy haciendo fortalecimiento de cuadriceps antes de operarme. Es recomendable hacerlo? ¿es muy doloroso el posoperatorio y la rehabilitacion? Yo me opero porque no quiero seguir sufriendo las subluxaciones, no tengo dolores de rodilla, pero mas adelante me puede dar artrosis.
Saludos!
Buenas tardes, Muy interesante el articulo.
Quisiera consultarle ya que me han realizado una resonancia y una radiografía.
El resultado es el siguiente: Relación y superficie articular femorotibiales conservada.
Tendencia a ligera lateralizacion de la rotula con reducción de espacio articular femoropatelar externo.
Leve derrame articular.
¿Es grave?
Gracias
Vaya, no creo que de esto te vayas a morir (permíteme la broma), pero si que puede tener consecuencias en tu calidad de vida diaria a largo plazo. Es cuestión de realizar las actividades correctas dependiendo del comportamiento de tu rótula.
hace 6 años por un mal giro deje de poder caminar no pudiendo hacer vida normal ,cuando por fín me operan de una liberación del aleron rotuliano mejoro ,pero no lo suficiente para hacer vida normal, mi limitación al caminar estremenda y se inflama la rodilla y duele ,si un dia me excedo luego me cuesta muchisimo recuperarme.La 1ªintervencion fue artroscopica y ahora me quieren terminar de «limpiar» lo que sigue tensando pero con cirugia abierta . Tengo miedo a quedar peor .Llevo ya 6 años con este tipo de vida sin poder trabajar,caminar con normalidad,estar en pie mucho rato seguido ,ponerme en cuclillas…¿que me puede aconsejar?Gracias y un saludo
Te aconsejo que vengas a consulta. No puedo consultar un caso tan complicado vía online, es fácil de entender.
Vivo a 700 km pero muchas gracias por molestarse en responder. Un saludo
Tengo 40 años, condropatia femoropatelar de alto grado tendinosis rotuliana bilateral, tendinitis en ambos hombros, operado de quistes sinoviales 3 veces en muñeca derecha y una la izquierda, hernia en l5 s1 yprotusión en otra.
Llevo con anagesicos y antiinflamatorios años. También condrosan g glizolan, actualmente no vivo skn tramadol 150 cada doce horas y diclofenaco cada 8, sedotime para q el dolor me deje dormir y lorazepan para controlar la ira que me provoca el dolory no es suficiente. Necesito un House que me diga porque estoy así a donde acudir y cuanto me costaría. Las hernias es como si no las tuviese, la acupuntura ha sido jn milagro y rsperaba el mismo resultado con las rodillas no ha reshltado. Estoy como se puede apreciar desesperado y dispuesto a acudir donde sea porque viajo regulamente a bcn y Madrid
Hola Miguel, no estamos ni en Bcn ni en Madrid, pero estaremos encantados en atenderte en Coruña si vienes por aquí, y ver si podemos aliviar un poco tu tortura. Lo único que te garantizamos es honestidad y profesionalidad. A veces un mismo paciente presenta varios síndromes que complican las cosas, pero siempre se intenta una solución.
Hola doctor le comento tuve una luxacion de rotula hace 3 mesea tengo 16 años. Un niño de mi edad me saco la rodilla de una patada. Fui al hospital me hicieron radiografia y no tenia nada roto. 14 dias con la pierna en alto. Cuando fui a que me quitaran la escayola la tube que doblar 90 grados lo hice. En la 2 revision me dijieron que si tenia molestias y no tenia me recomendo el traumatologo gymnasio y llevo 1 mes. La pregunta que me gustaria hacer es ¿ Tendre otra 2 luxacion por culpa de esa patada? Gracias
Si haces bien las cosas no tienes porque tener otra. Pero sies cierto que el tener un aprimera luxación aumenta el riesgo de tener una segunda.
Estoy operado de LCA LLE y extirpación total de menisco externo en rodilla izq desde hace más de 20 años, hace unos 7 años después de entrenamientos exigentes de carrera compitiendo en maratón sufrí una rotura por estres del códilo femoral externo de dicha rodilla con fuerte dolor y bastante limitante (en principio en aquel momento aún no presentaba desgaste del cartílago) después de 9 meses de rehabilitación y reposo conseguí volver a entrenar con cierta normalidad si bien no he podido ya hacerlo con la misma exigencia (pasé de correr 90km a la semana a no más de 40) El caso es que cambié de deporte pasándome al triatlón con el fin de no forzar y aunque la carrera si me ha provocado alguna molestia no había tenido problemas hasta ahora al montar en bici, pero desde hace unos 3 meses y después de entrenar fuerte la bici durante una semana he parado de correr y monto en bici sin forzar debido a molestias similares a las que tuve hace 7 años pero sin dolor, dado que las molestias son bastante difusas y aparecen unas veces y sí y otras no me pregunto si el condrosán y el ácido hialurónico me ayudarían a mantener la actividad deportiva, al menos poder disfrutar de la bici ya que la carrera la he ido olvidando para evitar una artrosis prematura. ¿que prueba diagnóstica sería la más recomendable? recuerdo por ejemplo que para la fractura fue una gammografía ya que la RNM no era clara, Por supuesto el paso inicial es pasar consulta pero desgraciadamente mi traumatólogo de siempre ya no pasa consulta y no vivo en Coruña por lo que estoy buscando a algún traumatólogo deportivo experimentado al que poder acudir.
Hola Jose Javier, a mi casos como el tuyo me apasionan por la exigencia de tu actividad, deportes extraordinarios. Evidentemente tú mismo te respondes porque lo primero es sin duda pasar por consulta, es ahí donde se puede indicar las ruebas correctas, a veces con una simle exloracion es suficiente y a veces como en tu fractura de stress es necesaria una gammagrafía, pero lo de consulta es inevitable.
Perdón olvidé comentar que tengo 44 años me lesioné en el año 85 y me operaron en 1991
Dr Pablo. Tengo condromalacia de segundo grado en ambas rodillas o al menos eso hasta julio del 2012. Me operaron de la rodilla derecha para lijar y limpiar el cartilago. Me han inyectado ácido hiláurico y sigo presentando dolores fuertes. Me duele mucho al caminar, olvidelo de hacer deporte, al estar sentada y al acostarme. Tengo mucha rigidez y esto me limita en ocasiones a fortalecer cuadriceps ya que el dolor se presenta en la partebaja de la rodilla y no me ha podido indicar mi doctor porque es. Estoy en espera de factores de crecimiento, sin embargo no veo mejoria. Despues de mi operación recibíe 29 seciones de fisioterapia, le pido me pueda indicar si el hacer ejercicio en una bicicleta RECUMBENTE puede ayudar a fortalecer o podría llegar a dañarne mas. Así como entender porque la rigidez es tan fuerte. Gracias y saludos.
la verdad es que no lo se. No puedo consultar casos tan difíciles como el tuyo vía online, tengo que ver tu rodilla
Hola doctor le explico:
Tengo 16 años hace casi 4 meses un niño de mi edad me dio una mal patada y me saco la rodilla. Estube mal claro cuando me llevaron al hospital me hicieron una radiografia y no tenia nada roto por suerte. Estube 18 dias con la pierna en alto, y el dia 21/12/12 me quitaron la escayola. La traumatóloga me pidio que la doblara 90º y eso si pude ahora estoy en un gimnasio para mejorar los gemelos y cuadriceps. Mi pregunta es:
¿Tendré una segunda luxación? por culpa de esa patada. No tengo las rotulas altas ni nada de nada pero ¿volverá a suceder?
Entiendo que la luxación fue de rótula. es imosible saber si vas a tener una segunda, pero lo que está claro es que cuanto mejor la rehabilites ahora, mejor te irá en el futuro.
Doctor Codesido disculpe que lo moleste, me van a hacer una distalizacion de La TAT porque tengo rotula alta y subluxada. Quisiera saber si es correcto el tratamiento? y en cuanto a la rehabilitación es dolorosa.
Gracias Saludos!!
Para responderte necesitaria ver tus rodillas. La transferencia de la tuberasidad tibial es una técnica quirúrgica que tiene sus indicaciones en transtornos rotulianos, pero todo depende de si el diagnóstico es bueno.
Muchas gracias de antemano doctor por su ayuda en este blog. Tengo una hija de 18 años que ha sido diagnosticada de troclea femoral externa prominente que contacta con la faceta rotuliana externa, la cual presenta condropatia grado I. Marcados cambios inflamatorios en la grasa Hoffa, adyacente a polo inferoexterno de la rotula, en relacion con sindrome de hiperpresion rotuliana externa, en la rodilla izda, y drcha.
Hemos ido a 3 medicos, con recomendaciones dispares, el primero le receto condrosan, el segundo le dijo que poner inflitraciones, y el tercero le ha dicho que la tiene que operar en septiembre para quitarle la tercera parte del aleron.
Ante estos 3 diagnosticos diferentes, necesitamos un poco de claridad, porque realmente la niña se ha quedado totalmente deprimida.
Reitero mi agradecimiento doctor.
Un saludo.
Rocio.
Ven a consulta. Los problemas rotulamos no son fáciles de detectar correctamente y ya van 3 compañeros, yo como ellos tb vivo de esto. Hay que ver la rodilla de tu hija con detenimiento. No es fácil.
Soy una señora ya mayor aunque bien de salud, pero fuí operada de una extenosis lumbar con exito y al mandarme una sesiones de fisioterapia, me doia la rodilla y el rehabilitador me dijo que no tenia que ver con mi espalda, fuí al traumatologo y después de una radiograíia y una resonancia me han encontrado que tengo gonartrosis del comportamiento interno. rotura degenerativa del menisco interno. Condropatía grado 4. Quisiera un consejo pues me encuentro muy desorientada pues unos medicos me dicen hacerme una artroscopia y otros que no operación.
Muchas gracias
Pues depende de los síntomas que tengas, por eso sería bueno verte en consulta. Tienes una gonartrosis importante que puede llegar a necesitar una prótesis, pero como no te veo no se sí en este momento simplemente con Tito conservador es suficiente
Hola dr. primero agradecer toda la informacion que pone a nuestra disposicion.
Paso a exponerle mi situacion, tengo 52 años y en una RM reciente me han diagnosticado lo siguiente en rodilla dcha:
Condromalacia evolucionada hacia geodas quisticas subcondrales degenerativas en la interlinea tibial anterior, adyacente a la insercion tibial del LCA. Condromalacia en la articulacion femoro-patelar, de predominio en la interlinea condilea femoral anterior, grado IV, con edema oseo subcondral tenue en dicha localizacion.
La explicacion que me ha dado la doctora es que tengo artrosis, Agradeceria me aclarase el diagnostico con palabras menos tecnicas y si la explicacion recibida es correcta, actualmente solo tengo tratamiento antiinflamatorio.
Reciba un saludo y mis gracias anticipadas
La astrosos no es más que un desgaste del cartílago de la articulación que se puede producir por diversos motivos, una es la edad y otro los traumatismos y usos de la articulación. En tu caso parece importante ya q tienes lesiones grado IV, el Tto quirúrgico dependerá de la sintomatologia que tengas y tu respuesta al tto
Sinceramente, muy importante sus aportes para los e`pecialistas y para el publico en general. Por ello deseo que me oriente sobre lo que va a hacer mi medico tratante luego de ver mi siguiente conclusiòn de un examen de resonancia, cuyas conlusiones son las siguientes :
CONCLUSION:
Signos de condromalacia grado IV de la tróclea femoral.
Edema reactivo de la grasa de Hoffa.
Menisco interno con lesión intrasustancia del cuerno posterior.
Menisco externo con rotura longitudinal del segmento corporal y cuerno posterior.
Esguince grado I – II del LCA.
Edema infra rotuliano superficial.
Bursitis infra rotuliano profundo.
A la espera de su ayuda, porque tengo 64 años y este año me lamento de no poder participar en la Maratòn de 42 k Adidas 2013, por la lesiòn que me aqueja. Espero rehabilitarme para poder seguir practicando mi deporte favorito del Maratonismo.
Gracias Doctor.
Lo mejor que te puedo decir es que sigas las recomendaciones de tu médico. or tu edad tienes una artrosis muy tolerable por la actividad que llevas a cabo. Sería desonesto intentar usar este foro de dudas para «controlar» loque te hacen.
DOCTOR CODESIDO, ESTOY A LA ESPERA DE SU RESPUESTA DE MI COMENTARIO ANTERIOR. LE AGRADESCO ANTICIPADAMENTE POR SU RESPUESTA PORQUE YO RADICO EN PERU.
Te acabo de responder, llevamos un poco de retraso, son demasiadas preguntas.
Buenos Días Dr., lo felicito por su explicación clara y detallada, tengo 40 años, siempre realicé actividad física, durante los ultimos años danza y natación. Desde mi adolescencia tengo molestias en las rodillas y siempre crujen, yo las atribuía a la gran actividad física y cuando consultaba me recetaban analgésicos. Hace dos meses sufrí una caída con golpe en la rodilla izquierda, a partir de allí no pude caminar durante un mes y actualmente estoy con fisioterapia pudiendo apoyar y caminar unos 300 mts pero con molestias (5 en10), voy progresivamente mejorando pero muy lento. Me diagnosticaron por resonancia una condromalasia grado cuatro con displasia. Estoy tomando glucosamina y meloxican diariamente. Visite varios traumatologos, pero todos tienen distintas opiniones. Unos quieren infiltrarme corticoides, otros quieren cirugia para reacomodar la rotula, algunos me han propuesto inflitraciones con acido hialuronico. En cuanto a ejercicios para fortalecer el cuadriceps algunos me dicen que no conviene porque la rodilla sigue inflamada y otros que comience a andar en bici. En verdad no se que es lo mejor, yo solo quiero volver a mi vida, poder caminar, acompañar mis niños a la escuela, trabajar y si es posible volver a nadar. Tendré alguna posibilidad de ello? pues me han dado un panorama bastante desalentador. Qué es lo más conveniente? Mil Gracias. Saludos.
Mariana, desués de ver a varios compañeros traumatólogos lo único que puedo decirte es que vengas a mi consulta para evaluar tu caso como se merece. No creo que yo vaya a ser mejor que ninguno de los otros, pero evidentemente tengo mi opinión profesional. Evidentemente no es nada fácil. Los roblemas de la rótula son difíciles y eso queda demostrado cuando las opiniones de tantos médicos son diferentes. lo que sí pienso aún sin ver tu rodilla es que caminar con tus hijos, trabajar y nadar podrás hacerlo con un mínimo cuidado y control de tu problema.
Muchas Gracias Dr. Codesio, es muy amable y agradezco su orientación y sus palabras. Creo también que el problema es complejo, que no hay suficiente evidencia sobre la efectividad de algunos tratamientos lo que lleva a opiniones controvertidas en base a la experiencia de cada profesional. No es fácil comprenderlo como paciente, ya que me gustaría tener la solución consensuada y efectiva al alcance de mis manos y así no encontrarme tan limitada. Estaría encantada en visitarlo, amo su país y he disfrutado mucho las veces que he viajado por allí, pero lamentablemente vivo un poco distante, en Argentina y por el momento no me es posible viajar. Nuevamente Gracias por ser tan claro en sus explicaciones. Saludos. Mariana.
Hola tengo 40 años con luxaciones en rodilla izq desde los quince y haciendo vida practicamente normal hasta hace cuatro años que me operaron, primero insall y rehabilitacion casi un año, luego desbrindaje condral con radiofrecuencia y Transposicion tuberosidad tibial anterior y mas rh y nada la rotula inestable, dolor al caminar pasando de dolor 3 al 7 en segundos y mucho tiempo para recuperarme, limitacion en mi vida diario me apoyo con una muleta porque no tengo fuerza en la rodilla y me falla y para colmo de mis males la derecha ya apuntala en la misma direccion. a diario hago ejercicios de rh y piscina, nada de flexoextension ni de peso sino la rotula se inestabiliza mas y el dolor es mayor, la bici estatica nada ni con sillin alto ni normal me pasa lo mismo el dolor y el movimiento van en aumento tanto en la rodilla operada como en la no operada. Me han puesto 3 inyecciones de factores de crecimiento, mas rh, ondas de choque y en ultima instancia acido hialuronico en la rodilla operada y bueno sin hacer vicda normal parece que con el a. hialuronico y con mis ejercicios algo mejor pero sin excesos ahora peor la no operada ya que cada dia me duele mas, la rotula me salta, el menisco lo tengo roto y la solucion es ninguna, dejar pasar el tiempo. He de decir que en breve me van a pinchar a. hialuronico tb en la derecha haber si cesa algo el dolor, estoy desesperada. En la rodilla izq condropatia femolopatelar grado 4 con troclea plana y rotula inestable, y yo digo cual es la funcion de las protesis femoropatelares y porque con respecto a la rotula y al desgaste femoropatelar no hay ni estudios, ni soluciones reales ni consenso entre los especialistas en pleno siglo xxi, un saludo
Pues tú misma nos estás demostrando cuál es la complejidad del problema y la dificultad para alcanzar consensos ya que los tratamientos no son eficaces al 100% y existe mucha variabilidad entre personas, un caso sin duda difícil y rebelde y como muchas cosas en medicina con soluciones parciales y difíciles, pero es cierto que te están intentando tratar de la mejor manera posible. Las prótesis femorapatelares son una solución para la condropatía avanzada o artrosis femoropatelar, pero ojo con las inestabilidades. Ponerte una prótesis de este tipo merece mucho estudio y afinar lo máximo posible en el diagnóstico.
Hola Dr Codesido, en principio agradecer la dedicación altruista que ofrece a muchas personas con este tipo de problemas, gracias por atender mi demanda.
En segundo lugar me gustaría que según su experiencia en esta patología y por lo que en mi caso le he comentado, saber cual podría ser la solución a mi problema. Añadir que en mi largo recorrido como ya dije se me hablo de protesis parciales de rodilla pero también de protesis total.
Un saludo y muchas gracias
El traumatologo me ha dicho que tengo condropatia femoropatelar y que tengo un trocito de algo seguramente de rotula suelto y asi se refleja en la radiografia,que hago?puedo hacer deporte como estoy haciendo(futbol sala)?se cura en cuanto tiempo?(tengo 15 años por si es importante).
Pue spreguntarle a tu traumatólogo qué debes hacer, dependiendo de la exploración y de tus pruebas el tto puede ser distinto.
Hola Dr., tengo 52 años y condromalacia en ambas rodillas.
No sé el grado ya que el diagnóstico fue por rx y sintomatología. Según me indicó(Taruma Deportivo?) tengo las rotulas centradas, el vasto interno bien, acortamiento de los posteriores y signo de dolor positivo en la rodilla derecha muy centrado. Se limitó a mandarme condrosan y que eleve el sillín de la bici.
No me dijo la causa, sólo me dijo que ciclista alto condromalacia segura.
Practico ciclismo amateur unos 11000 km al año.
Puedo seguir realizando ciclismo o su práctica acelera la degradación del cartílago?
Y los Factores de crecimiento en las primeras etapas de la enfermedad pueden regenerar el cartílago?
Y por último me podría recomendar un especialista en Málaga o en la zona de Andalucía. Mi mail vopu@hotmail.com ( le pido disculpas por esta última)
Gracias
Bueno, tu cantidad de Kms es considerable por lo que desgaste de cartílago vas a hacer seguro, eso no quiere decir que dejes el ciclismo, pero quizá debasa alternarlo con otra actividad más tonificante disminuyendo el número de kms. El uso excesivo desgasta excesivamente, el deshuso desgasta por inacyividad hay que encontrat el equilibrio. Los factores de crecimiento no regeneran el cartílago ya que es un tejido sin capacidad de regeneración completa, ojo con la indicación d elos mismos.
A día de hoy noto molestias en ambas rodillas(hormigueo molesto), noto la rotula derecha al caminar y la izq. me cruje al estirarla.
Práctico ciclismo de carretera aunque he bajado la frecuencia y la intensidad . En las últimas salidas al terminar noto ligera sensación de carga en al derecha
La resonancia indica comienzo de condromalacia en la izq y deflecamiento cortical en la parte más caudal de la rodilla derecha( sin artroscopia previa ni intervención que justifique la deflecación)
TC dinámico de rotulas normal.
¿Debería de dejar el ciclismo? ¿ Qué actividad física me recomienda?
SAludos
Yo creo q dejar el deporte no debe ser una opción. Debemos explorar la rodilla y ver qué opciones tienes.
Hola Dr.
Tengo 50 años. En enero comencé con crujidos de rodillas y desde hace dos meses con molestias y me han diagnosticado condromalacia.
Realizo ciclismo cicloturista a buen nivel.
Le agradecería si puede contestarme a estas cuestiones.
¿Debo dejar el ciclismo ya que este me acelera la condromalacia ?
¿Si lo dejo mi estado va a mejorar o a evolucionar más tarde?
Recomienda la utilización de rodilleras específicas para practicar deporte.
Gracias y en espera de su respuesta ya que estoy hecho un lío.
Hay que verte en consulta. De forma general:
1-No hay por qué dejar lo que te gusta excepto que tu rodilla esté en un grado muy elevaado de condromalacia.
2-Si lo dejas debes seguir haciendo deporte de tonificación y evitar el impacto
3-Si la condromalacia es debida a una inestabilidad sí recomiendo rodillera., pero suele ser en pocos casos.
Hola !!Voy a cumplir 50 años y de un tiempo a esta parte ,estoy teniendo dolor en la parte exterior de la rodilla derecha. En un principio me dijeron que era liquido, pero como continuaba con las molestias volví al traumatólogo y después de otras pruebas me ha dicho que tengo: Las superficies articulares femoro-patelares son lisas y no presentan signos de erosión ,esclerosis u otra alteración ósea. El espacio articular femoro-patelar está disminuido en ambos lados, mostrando una pequeña subluxación externa bilateral en los registros en contracción, algo más llamativo en lado izquierdo, en relación con subluxación femoro rotuliana externa bilateral. Los planos grasos supra e infrarotulianos están conservados. Me han mandado que practique natación con aletas y realice una serie de ejercicios. Y esto ya así de por vida. Agradecería me diese usted su opinión. Gracias.
Pues por ahora estoy de acuerdo con tus médicos, pero no me queda claro si tu dolor es por la subluxación en sí o por las consecuencias del mismo. Habría que explorar la rodilla adecuadamente en consulta.
Dr codesido:
Tengo una duda tengo rotulas altas y subluxadas diagnosticada por RMN y rx de rodilla Frente y perfil. Necesito hacerme una Tomografía computada para decidir el tratamiento quirúrgico?
Si tu sintomatología corresponde a una inestabilidad rotuliana franca y se decide tto quirúrgico lo más probable es que se realice un TAC estudio rotuliano para realizar las mediciones pertinentes. Es quizá la prueba más fiable.
Pingback: ARTROSIS O ARTRITIS O QUIZÁ OSTEOARTRITIS…. | Dr Pablo Codesido
Buenas Noches Doctor. Mi nombre es Maru Rodriguez y soy de Venezuela. queria consultarle mi caso a ver si me puede ayudar, A mediados de Mayo del presente año empece a presentar dolor en la pierna derecha es asi como decidi consultar con dos especialistas quienes me diagnosticaron despues de realizarme resonancia magnetica y rayos x; una plica, condromalacia rotuliana, subluaxion, hiperpresion patelofemoral y creo recordar algo de artrosis! uno de los Doctores quien solo diagnostico la plica sugirio operarme, y el segundo doctor quien diagnositco el resto me mando a hacer terapias,decidi tomar la segunda opcion y hice las terapias y me senti mejor, luego el fisioterapeuta me mando a hacer ejercios en el gym para fortalecer los cuadriceps. tengo aproximadamente dos semanas que termine las terapias y no he comenzado el gimnasio y he empezado a sentir de nuevo el dolor en mi pierna derecha por el lado de hacia afuera, debajo de la rodilla. el fisioterapeuta me habia dicho que tenia una tendinitis alli, pienso quizas que sea por ella el dolor o sera que nuevamente tengo hiperpresion. queria saber si cree conveniente que me inyecte coltrax con voltaren a ver si mejoro y luego empiece el gym sin perder mas tiempo, puedo tomar tambien glucosamine con chondroitin todos los dias o no vale la pena, y bueno Doctor es que tambien me siento preocupada por que en un mes viajare y quiero estar apta para caminar pues estare de paseo y sin carro, que me recomienda doctor para estar bien, que opina al respecto. esperando su respuesta y que tenga feliz noche!
Creo que la opción que te han dado es buena, no puedo opinar mucho sin verte la rodilla, pero por lo que cuentas tus doctores están tomando buen cuidado contigo.
Hola, gracias por explicar tan claramente este tema, me encanto tu blog. Bueno me han operado por artroscopia hace cuatro dias, pero tengo unas dudas que me gustaria que me las aclararas.
Por estos dias de recuperacion en casa, puedo dormir de lado apoyando la pierna que queda arriba en un cogin? Esto puede dañar la cirugia y desalinear la rotula nuevamente? Es normal que despues de 4 dias al estar de pie apoyada en las muletas sienta mucho dolor que en los dias anteriores no habia pasado?
Agradezco mucho su respuesta y atencion. Ya que en ninguna parte en internet dice como se debe manejar bien el cuidado en casa y las indicaciones del medico son breves.
gracias por tu comentario. No dices qué es lo que te ha pasado ni lo que te han hecho, intuyo que un problema con la alineación rotuliana y condromalacia asociada. Lo que puedes hacer debe decírtelo tu cirujano pues depende de la tácnica que haya escogido para operarte. Insiste pues es importante que tengas las cosas claras.
puede provocar condromalacia el estar largo tiempo con las rodillas flexionadas??
Puede si es una actividad estresante sobre las rodillas.
Hola Dr. Codesido, muchas gracias de antemano por la atención y dedicación con la que responde por este medio, tengo 39 años, hace como 20 años comencé con dolores muy leves en las rodillas, esporádicos, las cuales atribuía al ejercicio que realizaba como correr de vez en cuando, no se en que momento también me comenzaron a crujir cuando adoptaba la posición de cuclillas, hace 2 años los dolores se intensificaron cuando subía y bajaba escaleras, consulte 3 médicos: uno solo viendo mi resonancia me dijo que tenia plicas en ambas rodillas y condromalacia grado III y que necesitaba cirugía urgente, otro me dijo que era condromalacia grado I y que tome piascledine y el tercero me dijo que era tendinitis femoropatelar y que necesito fisioterapia y en eso estoy hace ya 2 meses: compresas calientes, estimulacion rusa, estiramientos y hace dos semanas bicicleta con leve mejoria pero si camino demas o subo escaleras el dolor regresa. Que hago?, no me explican claramente lo que tengo y mi pronostico, espero me despeje y aclare un poco mis dudas. Muchas gracias.
Bueno, como ves el tema fémoro-patelar es complicado. Muchos pacientes acudís al médico cuando el problema está avanzado. Sin ver tu rodilla solo te puedo decir que incidas en los ejercicios de tono de la rodilla pues es la mejor protección para tu articulación. Leete bien el post porque en él tendrás alguna clave importante, lo demás es para explorar en consulta.
Hola Dr. Codesido, tengo 39 años , hace tres años me diagnosticaron artritis psoriasica(aunque el reumatologo no me efectuo estudios), dado que tenia molestias en falanges de dedos, una muñeca, un codo, que he venido padeciendo de esas molestias en mayor o menor medida.
Hace aproximadamente un mes siento molestias en la rodilla izquierda, sin inflamacion externa aparente ni enrojecimento, dolor en la parte superior y muscular al subir, bajar escaleras , pararme despues de estar un tiempo sentado,, y hace dias dolor en el talon derecho.El traumatologo que consulte en el examen fisico me diagnostico displasia femoro patelar.Me mando a hacer estudios de sangre ,glucemia ,eritro, cenicemia y protenia c reactiva.
Mi pregunta es si de confirmarse mi artritis psoriasica, el unico camino que me queda es la cirugia o puedo rehabilitarme.
Con una artristis psoriásica diagnosticada lo primero es tratarla adecuadamente, otra cosa es que como nuevo diagnóstico aparte tengas una displasia rotuliana que también se puede tratar, muchas veces comenzando con terapia rehabilitadora.
Buenas tardes dr mi caso es el siguiente :mi hija de 18 años es bailarina profesional a unos niveles de ensayos y demas bastante fuertes Su actual lesion es en la rodilla izda Estuvo con dolores pero no se podia permitir parar(error) el caso es que hace un mes el dolor empeoro.Le hicieron una RMN con diagnostico poco claro probable meniscopatia interna+condropatia rotuliana grado 1 la reviso un traumatologo y un fisio y coinciden en que dada su actividad de alto rendimiento deberian hacerle una artroscopia .El problema es que el traumatologo que tiene que darle tratamiento se inclina por las infiltraciones de acido hialuronico y dada la actividad ala que se dedica teme que se le vaya el dolor pero que siga dañandose mas y mas la rodilla y llegue a dañarse ligamentos y demas y ya no pueda ejercer su profesion Que le aconseja .Esta muy angustiada y va ya contra reloj )tambien si le infiltran en cuantos dias puede ya probarse a bailar .Quedaria muy agradecida con su opinion .
Muy difícil responderte sin verla. El baile profesional es extremadamente competitivo ya que es un trabajo con poco cuidado médico, por lo que me cuentas tu traumatólogo se stá ppreocuando mucho, sigue sus consejos. El a.hialurónico es una buena alternativa pero ella ha de ser consciente que para alargar su vida profeional el cuidado y descanso de la rodilla y de ella en general son muy importantes, tanto como practicar diariamente.
Hola Dr Codesido! muchas gracias por el blog y por responder por este medio, le queria hacer una consulta tengo 28 años hace 5 me hicieron una liberacion retinacular de mi rodilla izquierda porque tenia condromalacia, no tenia inestabilidad, pero despues de esa operacion empecé a tener unos episoodios de desplazamiento parcial de rotula me pasa una vez por año, solo que es muy doloroso. A veces tengo dolor al tener mucho tiempo flexionadas las rodillas. Por lo que me hicieron: TAC de ambas rodillas: este es el resultado
Se observa desviación externa de ambas rotulas, las cuales se encuentran ascendidas, asociado a aplanamiento de la troclea intercondilea, probablemente por incongruencia de la articulación rotulofemoral. Mínima cantidad de liquido articular bilateral.
pequeño foco de osteocondensacion en fémur derecho, en cara anterior de condilo medial, probablemente por islote de compacta osea.
Me recomeindan hacerme una distalizacion de la TAT bajo asistencia artroscopica. Usted que opina?
Tienes una dislasia rotuliana con inestabilidad ( o eso parece sin verte). En fin, la liberación del retináculo como procedimiento aislado es muy poco efectivo, junto a trastosición de la TTA mejora mucho, pero hay que tener bien claro el diagnostico y explorar bien la rodilla.
buenas noches quisiera consultar me da mucho dolor en la rodilla en la parte de atras y al lado de adentro la escanografia de patelas dice lo siguiente: se aprecia lateralizacion de las patelas en la proyeccion de 0º grados especialmente la del lado derecho, apreciandose ligera hiperpresion del comportamiento lateral, apreciandose nomalizacion en la posicion de las patelas en la proyeccion de 20º, 40º y 60º grados.
hay osteofitos muy incipientes en el aspecto posterior de las patelas en relacion a cambios artrisicos incipientes.
no se identifican imagenes liticas ni blasticas,
los tejidos blandos son de apariencia normal.
estricta contextualizacion clinica y de ser necesario estudios adicionales. eso fue hace un año q me la hicieron y me mandaron terapias y ahora otra vez tengo mucho dolor al caminar al subir o bajar gradas cuando estoy mucho rato sentado cuando estoy mucho parado. cuando tengo el pie cruzado. por favor agradeceria q me orientaran que debo hacer
Consultar con un traumatólogo de confianza, ese es mi mejor consejo. existe un problema rotuliano crónico que debe ser tratado, y que no es nada fácil por lo que como solicitas, debes estar muy bien asesorado.
hola, tengo 41 años y desde hace 12 tengo condromalacia grado 4 en la rodilla derecha , al principio no podia correr pero con el paso de los años he conseguido hacerlo, eso si un par de veces al año me da la lata y tengo que bajar el ritmo.
Hace unos dias me he vuelto a hacer una resonancia , ya que en esa rodilla tenia una tendinosis y he visto que continuo con grado 4.Yo corro por montaña unos 20 km a la semana. La duda que tengo es: Si no tengo muchas molestias, deberia seguir corriendo ya que mi grado de condromalacia no ha aumentado en estos años o tengo que empezar a bajar el ritmo y practicar otros deportes menos traumaticos ya que aunque esté bien, mi cartilago terminará por degenerarse completamente.
Tendríamos q ver tu rodilla y esas RNM. Sí corres esos kms en teoría el desgaste cartilaginoso es mayor. Pero es lo q te gusta. Hay terapias como el ac.hialuronico q podrían beneficiarte, hay q verlo.
Hola Dr. felicidades por este blog y su éxito. Tengo 32 años, hasta los 20 estuve jugando al fútbol, lo dejé xq me luxaba a nivel de rodilla, comencé a fortalecer en el gimnasio y allí me quedé, pero actualmente me gustarías volver a jugar a nivel muy amateur con los viejos amigos.
Lo mío de rodillas es congénito, tengo condromalacia rotuliana y algo de artrosis. Jugando a tenis se me produció un quiste de Baker milimetrico. Actualmente me han hecho pinchazos de PRP.
El ejercicio habitual últimamente que he hecho ha sido mountain bike, aunque enseguida que dejo la musculatura cae bastante. Hace un mes juguéa fútbol y a las 24-48 horas mi rodilla se inflamó bastante, puse hielo y antiinflamatorio local. Acudí al médico y fisio y me comento que el fallo fue no usar rodillera de centraje rotuliana. Dejé pasar unas semanas y ante ayer volví a jugar ya con rodillera, la situación ha sido muy diferente, efectivamente la inflamación ha sido mucho menor, aunque no al 100% bien.
Se que el ejercicio de impacto es lo menos aconsejado, pero me resisto a pensar que con 32 años no podré más volver a divertirme echando una carrera a nivel muy bajito, que me podría recomendar?
Muchísimas Gracias por su atención y espero q estas entrada también pueda aporta algo a su página.
Saludos
David
Veo q te están tratando, yo para recomendarte algo debería de verte, porque para mi lo q dices es verdad, a tu edad no debes renunciar a seguir haciendo deporte pese a tener una inestabilidad femoratelar
hola tengo 19 anios y desde los 9 que comenze con fuertes dolores de rodillas, me dijieron que era crecimiento solamente pero a los 15 me hice unas resonancia y un medico me dijo que tenia las rotulas desviadas y que debia operarlo a la mayoria de edad. el 5 de septiembre de este anio me hicieron una artroscopia, liberacion rotuliana externa y regularizacon de meniscos de la rodilla izquierda, que era la que mas me dolia. mi problema es que sigo con los mismos dolores de siempre, y ahora me esta doliendo la derecha por cargarle todo el peso. lo que me preocupa es que muchaas veces sufro de inestabilidad, no tengo fuerzas y la rodilla como que se me va aunque ya confirmaron que no tengo problemas de ligamentos. estudio educacion fisica y practico handball y basquet. me duele la mayoria del tiempo y por las noches y cuando despierto es cuando mas dolor siento.
La inestabilidad rotuliana es difícil de tratar. Quirúrgicamente la liberación aislada del alerón externo puede no ser suficiente. Hay q verlo.
Hola doctor, hace unos días me hice una resonancia magnetica por dolor e inflamación de mi rodilla, el traumatòlogo que me revisa supuso que era una rotura
meniscal y ahora con el informe mèdico en mi mano,se trata de:
Displacia troclear, condromalacia rotuliana grado 3. lesiòn osteocondral resuelta en el condilo femoral medial. Pequeños quiste ganglionales del cuerpo de hoffa.
Quisiera que me interpretara el informe por favor, estoy muy ansiosa y falta para ver a mi doctor.
De antemano, muchas gracias
Lo siento pero esto no es una consulta gratis, debes ver a tu doctor.
Buenas noches, primero felicitarle por las explicaciones que da en sus contestaciones ya que son claras y entendibles para profanos, le paso a explicar mi caso:
según TCMD realizada en ambas rodillas en extensión y reconstrucciones sagitales y coronales se aprecia:
Rotula bipartita bilateral y engrosamiento del tendón rotuliano izdo.
Cambios artrosicos femoropatelares izdos con disminución del espacio articular e irregularidad de facetas rotulianas.Tendencia a desviación interna de la rotula izda con TAGT de 18 mm en rodilla dcha y de 4 mm en la izda.
Se realiza RM de rodilla ida mediante secuencias sagitales potenciadas en T1 SE y DP fat sat, secuencias coronal DP fat sat y axiales potenciadas en T1 y DP-FSE con supresión grasa:
Rotula bipartita con lesiones osteocondrales en probable relación con condromalacia grado III/IV, engrosamiento del tendón rotuliano y pequeño artefacto metálico en la zona mas externa de la inserción rotuliana de dicho tendón (antigua intervención de realineacion femoropatelar), cambios de intensidad de señal en el cartílago de revestimiento de la cara inferior del condilo femoral interno en relación con condromalacia, discreta desviación interna de rotula.
Despues de lo arriba expuesto las tres posibles alternativas que me dan son: patelectomia, denervacion rotuliana o protesis patelofemoral.
La verdad es que no se cual de ellas es la mas adecuada en mi caso, le agradeceria cualquier ayuda, gracias de antemano
Esta claro q queréis q trabaje gratis. Y aún encima sin ceros. Muchos datos pero te olvidas de la edad y de cuanto y como te incapacita esto. De todo lo q has dicho en caso de un a artrosis incapacitan te lo q más me gusta es la artrópodas tía pero sin verte poco más se puede decir.
buenas noches,tengo 51 años y por un accidente automoviñistico la patela sufrio una fractura, la cual fue muy dolorosa, pero luego de dos intervenciones el doctor decidio hacerme una osteotomia valgizante de 3er grado, cuadriceplastia, y patelectomia, en ese momento le parecio la mejor opcion, hace años estoy sufriendo de dolores muy fuerte pues esta pegando el femur con el perone ,podrias asesorarme en algo que no sea la artrosis, o en su diferencia<, amputacion del miembro, para colocar una protesis desde la rodilla
Bufffff. Vaya lío q tienes, me das datos muy confusos y parece q tu caso es difícil. Hay q verlo en consulta y hacer una buena exploración, no hay otra forma de responderte.
Buenos días
tengo 40 años y desde junio del año pasado estoy diagnosticada de Condomalacia Rotuliana II-III. Tomo glucosamina y codroitina por recomendación de mi traumatólogo durante unos meses y descanso otros tantos.
En junio de este año me salió un bulto en lateral externo de la rodilla y acudí al médico de guardia, que no me supo decir de qué podría ser ya que nunca había visto algo parecido. Me recomendó reposo, frío y AINEEs, y me pasó. Volvió a salirme como un mes después y con esas mismas recomendaciones volvió a quitarse.
El caso es que me he ido fijando en que siempre que aparece el bulto es después de haber caminado algo más de lo habitual pero sin excesos. Hoy he acudido a mi médica de cabecera ya que ha vuelto a salir y me ha derivado al traumatólogo nuevamente ya que piensa que puede deberse al problema del cartílago.
En su momento me hicieron una RM y ahì fue donde se vió el problema.
¿Hay alguna otra prueba que se pudiera hacer para saber el por qué de este bulto que va y viene?
Muchas gracias.
La primera cosa es q te vea alguien q sepa explorar una rodilla. Me da la sensación, aún sin verte, por lo que cuentas que vas a tener un quiste meniscal o sinovial pero hay q verlo. La Rnm está bien para confirmarlo.
Hola Doctor
Soy Licenciado en Educacion Fisica. tengo una alumna de alto rendimiento de Pádel. Tras aumentar el numero de entrenamientos durante 2 semanas ( de 3 a 4 dias y un poco mas las cargas), le empezo a molestar la rodilla al dia siguiente de la actividad, cosa que me sorprendio. Sus sintomas era hinchazon tras la rodilla y dolor de friccion a la flexión. Anule el trabajo de tren inferior durante dos semanas. Jugo algun partido sin molestias durante el, pero si al dia siguiente. Fue al Mundial de Padel Junior, tiene 18 años y lo gano. Ala vuelta, ya que me dijo que durante el torneo le molesto la rodilla pero no en los partidos, la deje descansar la semana de regreso y fue al fisio. este dijo que tenia condromalacia rotualiana. No se si acerto. Ella no tiene caderas anchas, ni prona excesivamente. Cual puede ser su diagnostico? Que debería hacer? Es mejor el trabajo isométrico o excéntrico)
Gracias por su labor
Traela a consulta. Aquí no te puedo consultar ni a ti nia ella, no es correcto hacer un diagnóstico sin ver al paciente y menos si es de élite como tu discípula.
Hola buenas tardes a todos. Me parece super interesante todos los comentarios en el blog y quisiera comentar mi caso para ver si se me aclaran un poco las cosas y saber las secuelas que me esperan en mi rodilla.
Desde el 2007 he tenido fuertes dolores de rodilla, la cual se ha intervenido por artroscopia en 2 ocasiones en el menisco interno. Recupero la rodilla en las dos ocasiones pero siguen los dolores. Se me diagnostica gonartrosis y rotura del menisco Externo. En la intervencion del dia 13/11/2013 estos son los hallazgos:
1º Condropatia femoro medial grado II
2º Rerotura minima cuerno posterior menisco interno
3ºcondropatia femoro pateral grado IV condilo femoral interno 1×1
4ºRotura cuerpo y cuerno posterior menisco externo.
TECNICA:
Meniscectomia de meniscos
Legrado de lesion condra y perforaciones de birdi con punzon y condroplastia con motor, infiltracion de portales con Bupi mas VC.
Le pregunto a mi medico por las secuelas de la rodilla y me comenta que este tranquilo, que «ya lo veremos». Confio en el medico, pero ví en su rostro mucha preocupacion y respuesta con evasivas. ¿Terminare con una protesis? ¿seria conveniente una osteotomia? ¿Se me quitara el dolor despues de esta intervencion?. Mi mas sincero agradecimiento por sus respuestas.
Ahora estas preocupado. Es evidente que ya tienes un a artrosis establecida. Pues efectivamente ya se verá como respondes a ella y que tratamiento vas a necesitar en el futuro, quizá ninguno. En tu cirugía se ha hecho una limpieza de lesiones degenerativas de rodilla e intento de restablecer algunas de ellas.
siento mucho haberle molestado, la lastima es que a mucha gente le hable de esta pagina, ahora me veo en la obligacion de a los mismos que les hable de ud, decirles que es uno mas de los que solo hacen las cosas por dinero pasando de los pacientes, asi nos va, bueno la verdad es que no se de que me extraño cuando los mejores `profesionales se van fuera de españa, supongo que por la verguenza de no tener que ver ni cumplir un juramento de hipocrates que para la gran mayoria como ud, es el juramento de hipocritas, solo espero que le vaya tan mal que tenga que pedir para comer pq una persona que no se digna a dar una opinion medica no es ni medico, no le pedi un tratamiento gratuito, le pedi una opinion, tranquilo guardesela y que le aproveche.
A, se me olvidaba, que pase una navidad de mierda
He repasado mi respuesta y quizá la primera frase te ha molestado pero tengo q reafirmarme en ella aunque haya sido brusca porque un 90 por cien de comentarios son casos personales y muchos piden una «opinión» o incluso consulta y siempre os digo q este no es el lugar porque entonces seria un engaño. La segunda frase no la entiendo ni yo pues el transcriptor me la ha jugado. Debo de disculparme por ello. Imagino que son demasiadas respuestas. Pero en fin creo q tras cientos de comentarios es la primera vez q me insultan. Triste. Estuve a punto de eliminar el mensaje pero lo voy a publicar, creo q es justo q haya también discrepancias en un foro mínimamente científico. Aprovecho la ocasión de decirte q es verdad, trabajo por dinero, la suerte es que amo profundamente lo que hago y por eso me meto en estos líos, hacer un blog divulgativo q intente ayudar a la gente a entender con un idioma asequible muchas de las cosas que le pasan, pero es q esto no me hace rico, ni siquiera cobro por «opinar» ni hago consultas online como muchos «maestros» q ven pacientes virtuales. Pero en fin, alguien tenía q ser el primero. Respecto a tu caso de nuevo te digo que lo q cuentas son signos degenerativos de posible artrosis o reumatismo u otra cosa q debe ser evaluada en su lugar correcto con los medios correctos y que hay datos más importantes que un informe radiológico, es decir, tu edad, tu profesión, tus enfermedades previas….en resumidas cuentas tu historia clínica, cosa q hoy se está perdiendo por eso creo q debes consultarte con algún profesional q te de confianza. Y estate tranquilo porque en España hay fabulosos profesionales, otra cosa es q el sistema sea el q es, pero no sólo pasa en medicina creo. Ah¡ y mal no te deseo ninguno, Hipocrates eso si q no me lo perdonaría. Ojalá pases unas felices Navidades Pedro.
PD: en mi primera respuesta no se entiende pero te digo que en una artrosis si es incapacitante como la tuya la opción que más me gusta es la artroplastia (el transcriptor puso artrópodas tía), las otras dos opciones no me parecen adecuadas, pero insisto hay que ver el caso concreto.
Hola, soy un corredor de 38 años, soy genuo varo y desde hace unas semanas tengo unos liegeros pinchazos en la rodilla cuando corro durante 20 minutos, me hice resonancia y me diagnosticaron:
Meniscopatía interna y externa grado II
Tendinitis –hipertendinitis prepatelar
Condropatía rotulina.
y visite a un fisio y me comento que sí tuviera todo esto, casí no podría ni andar, y la verdad que ando correctamente, solo tengo ese pinchazo cuando corro.
Me gustaria que me diera su opinión sobre la recuperación, sí hay algun ejercicio que pueda hacer para mejorar mi situacion y sí puede darse todo esto que me dijeron a la vez…la verdad que estoy muy preocupado
Muchas Gracias y felices fiestas.
Lo que te han visto en la RNM está ahí. Muchas veces hay jallazgos radiológicos que no concuerdan exactamente con la clínica por eso os digo que no os fiéis solo de una RNM, la rodilla hay que explorarla. Si eres varo y con un dolor interno hay que ver tu rodilla y comprobar que es lo que pasa para pautar el ejercicio adecuado.
Buenas tardes Pablo. Lo primero gran post, es el primero que veo tan bien explicado y llevo bastante tiempo buscando información sobre la condromalacia.
Mi caso es el de tantos, condromalacia rotuliana diagnosticada hace 6 años (ahora tengo 29) y no noto nada de mejoría.
Mi pregunta es la siguiente: ¿dónde debo acudir para conocer el origen de este desgaste? He visitado traumatologos, fisioterapeutas, etc. pero todos me hablan de lo mismo: Estiramientos, fortalecimiento, etc. Pero nadie me da una solución para conocer el origen real y en consecuencia, saber entre otras cosas si debo infiltrarme, si debo usar rodillera, si debo usar plantillas… etc.
En fin, gracias por todo de antemano y mis felicitaciones otra vez por el post.
Gracias por tus palabras. No quiere ser soberbio pero me gustaría q fuese a mi consulta. Es lo q te puedo ofrecer.
Buenos días Doctor. Gracias a de antemano.Le agradecería pudiera acosejarme. La resonancia me indica que tengo pequeñas lesiones osteocondrales de apariencia cronica en ambas facetas articulares de la troclea femoral. Resto todo correcto. Practico con regularidad snowboard, también esquí de travesia y bici de montaña. hago vida absolutamente normal, pero cuando hago deporte intenso la rodilla va fallando y el dolor aparece lo que me limita de forma importante. El traumatologo me ha recomendado 3 inyecciones de acido hialuronico (70 euros/inyeccion) y que no tome nada (crodosan no me recomienda). Ve vd. recomendable este tratamiento?. qué ejercicios físicos también me aconsejaría? Muchísimas gracias por su ayuda.
Ese tratamiento es una posibilidad. Evidentemente yo realizo un programa específico combinado con viscosuplementación u otra terapia para este tipo de problemas según la clínica y diagnóstico del paciente. Incluye ejercicio físico que debe ser realizado correctamente para no empeorar el cuadro.
Muy buenas y saludos. Hace años (16) sufri rotura Lca y por recomendaciones no me opere. Nunca me fallo la rodilla, pero si alguna vez tuve como
Latigazos laterales externos. Actualmente y espiradicamente practico tenis y padel. Segun recomendacion de traumatologo he hecho RMN de rodilla derecha y este ha dmsido el resultado:
– rotura complta cronica lca
– lesion grado I del LCI
– meniscopatia degenerariva externa sin rotura
– condropatia femirotibial externa III con moderada lesion osteocondral en platillo tibial
– quiste oseo / entesopatia de insercion en eminencia intercondilea tibial
Actualmente no tengo a penas molestias mas que sobrecarga muscular, nunca se me ha ido la rodilla ni he tenido i estabilidad. En su dia(hace 16 años) los medicos reconendaron no operar y mantener cuadrice muscular fuerte. Tengo 43 años, me pueden orientar, gracias
A partir de ahora es cuando comenzaras con las consecuencias de tener una rodilla inestable aunque clínicamente sin dolor ni síntomas claros. La consecuencia principal son signos degenerativos precoces.
Doctor
Yo me practiqué una resonancia magnética hace varios meses, y el diagnóstico fue el que continuación muestro:
Rodilla Izquierda
——————-
Leve edema condral patelo femoral consecutivo a sobrecarga mecánica, con foco de edema óseo subcondral de la vertiente interna cartílago articular rotuliano.
Edema reactivo de la grasa de Hoffa.
Leve edema pre rotuliano e infra rotuliano superficial.
Bursitis infra rotuliano profundo.
Rodilla derecha
——————-
Leve edema condral patelo femoral consecutivo a sobrecarga mecánica, con foco de edema óseo subcondral de la vertiente interna cartílago articular rotuliano.
Edema reactivo de la grasa de Hoffa.
Leve edema pre rotuliano e infra rotuliano superficial.
Después de ello he estado en terapia física con agentes como bolsas de hielo, ultrasonido, terapia combinada a baja frecuencia, magnetoterapia, masajes y ejercicios, y el dolor me disminuyo muy poco, por motivos de viaje deje la terapia fisica, y bueno el dolor en la rodilla derecha se ha acentuado sin que me deje de dolor la rodilla izquierda, mi principal problema que tengo es al subir y bajar escaleras, y después de hacer deporte simplemente las rodillas se inflaman de tal manera que me duele permanentemente, es por eso que no practico deporte hace mucho.
Muchas gracias desde ya por sus apreciaciones
Tus rodillas hay q explorarlas adecuadamente en consulta. Esta claro q existe sobrecarga mecánica pero hay q buscar causas de por que ocurre.
Buenas tardes ,
Tengo 50 años y hace unos meses comencé con molestias en ambas rodillas.Práctico footing y ciclismo de montaña pero hace unas semanas después del ejercicio noto la rodilla derecha como molesta ( no sabría explicar la sensación).
Hace unos meses Ac. Hialurónico en ambas rodillas(una sola infiltración) y Droglican.
Acudí a un Podólogo y esta fueron sus observaciones:
-EXPLORACIÓN: En la exploración articular observamos un patrón rotador interno asímetrico, siendo mayor en la pierna izquierda y una asimetría en las palas ilíacas. Presenta una torsión tibial de 20º y una flexión dorsal de tobillo de 10º. El primer radio se encuentra dorsalflexionado en el pie derecho.
-En la exploración en dinámica, se observa un apoyo más rápido del antepié y despeque de talón en el pie derecho. Se aprecia un desplazamiento más hacia exterior del centro de gravedad en el pie derecho con una insuficiencia de primer radio.
El traumátologo:
-desgaste cartílago de ambas rotulas de origen degenerativo(con anterioridad artrosis en los dedos índice y mediano de la mano derecha)
-Dismetría Bascula Pélvica + leve escoliosis lumbar de convexidad izquierda No sé aprecia báscula. Cifosis dorsal.
-rodilla derecha:- pequeña irregularidad en la meseta tibial interna en su porción más anterior con defecto de su superficie y excrecencia ósea junto a la alteración de la meseta y seguramente acompañado de un pequeño defecto en el cartílago adyacente asociado.
-rodilla Izquierda:- la relación femoropatelar muestra pequeña alteración de la señal del cartilago rotuliano en su cara externa en relación con una condromalacía inicial.
Creo que si es de origen artrósico, como me ha confirmado el Traumatologo, si quiero tener una mayor calidad de vida debería dejar el deporte.
¿Usted me recomienda dejar el deporte?
¿Qué deporte recomendaría en una persona con esta afectación por artrosis?(excepto la natación)
Saludos y gracias de antemano.
No. Hay muchos tipos de deporte y de ejercicios para un mismo fin de salud. Me explico, la natación es lo más fácil de aplicar por ser un deporte aerobico sin impacto. Pero aerobico también es correr y sin embargo es de impacto. Quizá la natación no sea buena para un problema de hombro y si lo sea correr. En fin, hay q ver cuál es el grado real de artrosis q tienes y por que se produce, adaptándolo a un deporte determinado. Yo como traumatologo creo q el deporte ex fundamental pero siempre adecuado a la patología.
Muchas gracias por la información tan detallada.
Quisiera hacerte una pregunta, hace aproximadamente ocho meses que vengo con esta lesion y tras visitar diferentes profesionales me diagnosticaron esto que has detallado.
Según lo que me han dicho, tengo las rotulas desviadas y eso ha producido un desgaste en el cartílago por entrenar año tras año..
Algo que continuo sin comprender es que tan eficaz es la rehabilitación física, es decir la recuperación de la masa muscular en el cuádriceps, sobre todo en el vasto interno, ya que he realizado todo lo que me han indicado y continuo sin mejorar mi situación.
La semana siguiente debo hacerme una resonancia para saber que grado de lesión es el que tengo, en que casos es posible rehabilitarse solo con ejercicio y fortalecimiento muscular?.
Sinceramente, lo que no logro entender es si este diagnostico tiene un tratamiento con el cual se pueda volver a la actividad de entrenamiento normal o es que ya me estropeé para todo el «viaje»?
Espero que puedas responder a mis preguntas, porque hace meses que me mantengo preocupada y es que nadie me dice las cosas como son..
Muchas gracias de verdad!
Ven a consulta. Es lo q necesitas. Es difícil darte respuestas tan precisas sin ver tus rodillas. Hay casos donde la rehabilitación sola n e suficiente y hay q tirar de cirugía pero hay q afinar mucho.
Las células madre como terapia todavía están en desarrollo y en investigación con resultados poco aplicables en clínica habitual. Tendremos q esperar unos años para ver q tenemos.
Doctor codesido:
Le envio un informe de resonancia magnetica de mis rodillas, porque tuve luxacion de ambas rotulas me ocurrio el 10 de marzo bajando las escaleras, a pesar de haber estado operada de la rodilla derecha con un reforzamiento por tener 4 luxaciones y la izquierda con liberacion retinacular izquierda por condromalacia, pero al liberarme la rotula tenia episodios de subluxaciones y nunca una luxacion hasta este año que se me luxaron las dos!
Tengo rotulas altas y lateralizadas
RMI Rodilla Derecha -La rótula se presenta con desalineación externa edema óseo contusivo sobre el posterornedial. También se observa extenso edema óseo de origen contusivo sobre el sector periférico del cóndilo femoral externo, este patrón de edema óseo es frecuentemente visualizado en la luxación transitoria traurnática de la rotula. Signos de injuria parcial del retináculo interno. Valórese los hallazgos descripros en el contexto clínico de la paciente, -Arnbos rneniscos se observan sin imagen .definida de desgarro. -Arnbos ligamentos cruzados se observ an sin signos de lesión. -Tendón rotuliano, cuadricipital y ambos ligamentos colaterales se observan sin particularidades. -Incremento de liquido articular. -Bursitis prerotuliana.
RMI Rodilla Izquierda -La rótula se presenta con desalineación externa , edema óseo contusivo sobre el posterornedial. También se observa extenso edema óseo de origen contusivo sobre el sector periférico del cóndilo femoral externo este patrón de edema óseo es frecuentemente visualizado en la luxación transitoria traumática de la rotula. Signos de injuria parcial del retináculo interno. Valórese los hallazgos descriptos en el contexto clínico de la paciente. -Arnbos meniscos se observan sin imagen definida de desgarro. -Ambos ligamentos cruzados se observan sin signos de lesión. -Tendón rotuliano, cuadricipital ) ambos ligamentos colaterales Sé observan sin particularidades. -Incremento de Iiquido articular.
Usted que opina?
Espero su respuesta, desde ya muchas gracias!
Si sólo te hicieron liberación del retina culo lateral no es suficiente. En tu caso con luxaciones recibí antes probablemente haya q hacer reconstrucción del ligamento patelofemoral medial con transferencia de tuberosidad tibial. Si te soñara a chino, no es fácil, pero es unan posible solución. Cuando quieras ven a consultarlo.
Hola Dr.
Me gustaría me diera su opinion sobre el informe de RM que me han relalizado de mi rodilla Izquierda.
Me lo pidió el me´dico de familia y no sabe si remitirme al traumatólogo o al rehabilitador,
Tengo 47 años.
¿Podróa orientarme un poco sobre este tipo de lesión?
Muchisimas gracias.
INFORME
Foco de lesión osteocondral en la vertiente medial de la carilla articular lateral de la rótula, con cambios de condropatía patelar de grado avanzado.
Traumatologo
Buenas noches Dr.D. Pablo Codesido. Me he decidido en escribirle debido a la solidaridad que abunda en usted, a sus conocimientos en esta materia y a la fortuna de poder solicitar auxilio a los médicos que no solo piensan en el dinero… sino también en la salud del paciente (pensamiento que claramente tengo de usted).
Me gustaría preguntarle si podría enviarle mi Resonancia Magnética (en adelante, RM) para que me dijese que opina.
Igualmente, le expongo el informe del radiólogo relativo a la RM, (solo me hicieron rodilla izquierda) y me molestan las dos:
-Sin alteraciones en la morfología y señal de los elementos óseos de los compartimentos tibiofermorales interno y externo y articulación tibioperonea proximal.
– Ambos meniscos sin imágenes de rotura.
– Ambos ligamentos cruzados, ligamentos colaterales y tendón supra e infrarrotulianos sin hallazgos de significación patológicas.
– En articulación femoropatelar lesión ósteo condral en sulcus troclear de 0,5 cm con relativa preservación del grosor del resto del cartílago.
– Mínimo derrame articular.
Esto es lo que dice el radiólogo.
Lo que yo siento en las rodillas, es que están como «trabadas entre un hueso y otro» y tengo que girar las piernas para que suene «un crujido» y me alivie la incomodidad de tener esa sensación «de estar trabadas». También además de ésta sensación, hay veces que siento un leve pinchazo.
Desde hace muchísimos años (quizás 10 años), siempre me han crujido las rodillas, que al mover las piernas y hacerlas crujir…. se me iba la molestia y no aparecía en varias horas o al día siguiente…. Pero hoy día, aunque las hagas crujir… me vuelve en pocos minutos, ésto último, ha ocurrido por un esfuerzo que hice en el gym.. aunque como le decía, el crujido es desde hace muchos años.
Si es usted tan amable y no le importa, ¿podría mandarle las imágenes de la RM y me dice que podría hacer al respecto?. He pensado en los factores de crecimiento pero… no sé si sería idóneo este tratamiento para mi problema.
Muchísimas gracias de antemano Dr.
Un cordial saludo.
José.
No hacen falta las imágenes para decirte que tus rodillas están sufriendo un proceso de desgaste del cartílago progresivo y por lo tanto se artrosis, de ahí las molestias, crujidos y sensación de que se «traban». Los factores de crecimientos es una terapia, aunque hay otras posibilidades. Hay que verte para evaluar cual es la mejor para ti.
hola yo me rompi el menisco interno y me operaron con artroscopia ahy vieron q la rotula la tenia fatal, a raiz de la operacion se me desvio la rotula y me tuvieron q operar otra vez cortando la tibia para colocarla en su sitio de ahy me pusieron 2 tornillos eso fue en el 2008 y 2009 la masa muscular no la he recuperado nada todavia ya q fueron 2 operaciones muy seguidas y la masa la fui perdiendo en las 2 operaciones x mas q me hicieron y me pusieron no logrado recuperar la rodilla tengo una flexion ahora del 70%no puedo subir escaleras ni bajarlas ni ponerme en cunclillas ni de rodillas ni correr ni montar en bici todo aquello q implique doblar no puedo . este año fui al medico xq al lado de la rodilla donde estan los ligamentos se me inflamaba y me dejaba la pierna tiesa o me salian bultos en la parte posterior de la rodilla me decian q podian ser de los tornillos asi q fui al medico me mandaron una resonancia magnetica y radiografia ahy vieron q tenia en los tendones de la pata de ganso en la region postero- medialde la rodilla bursitis anserina mas condromalacia rotuliana.la cosa es q la rodilla se me va como si se fuera apartir . tengo dolores en la tibia pinchazos y en la zona de la rodlla me quema a veces otras veces es como si mojara los pantalones x la zona de la rodilla si ando deprisa claro sin doblar la rodilla el tobillo se me bloquea y la pierna me duele deñ tobillo a la ingle,segun los medico el ultimo los tornillos estaba en su sitio y q quitarmelos mejor no acerlo xq tampoco iva a recuperar mas y seguiria perdiendo mas masa muscular y q seguramente volveria otra vez a no doblar la pierna y los agujeros de los tornillos podian infectarse y q 3 operaciones en la misma pierna iva a ser peor me mando pesas durante 30 veces y cuando lo he echo me empieza un dolor en la rodilla q se me inflama dejandome la pierna sin poder andar asi q el fisio de mi trabajo me dijo q no lo hiciera xq la reaccion q daba de no poder mover la pierna no era bueno y la masa muscular no subia bueno a ver q opinais vosotros de todo esto gracias y un saludo
Vaya historia la tuya más difícil. No opinamos. Te recomendamos que vengas a consulta o la de otro compañero traumatologo en el que confíes para evaluar correctamente tu caso.
Hola Dr.D. Pablo Codesido, tengo 18 años y he sufrido de 3 episodios de luxación en la rotula derecha, he hecho varias sesiones fisioterapia y el medico que me ve me dijo que hay que operar, no le entendí el porque y para volver hablar con el ya tiene que ser el próximo año cuando valla a pabellón, quería saber si usted me podría aclarar mas mi situación, lo único que le entendí es que tengo el ligamento que une la rotula esta así como ´´lacio´´ de tantas luxaciones, y si no me opera hay probabilidades de que se me luxe de nuevo.
un saludo atentamente
Matias
Con más de dos luxaciones se puede indicar la cirugía. el ligamento patelofemoral esta roto y puede reconstruirse.
Dr. tengo 50 años y soy su colega, emergencista tengo dx de condromalacia rotuliana severa de IV grado hace un año me hicieron microfracturas con mala rehabilitacion con inestabilidad de la rotula porque seccion del retinaculo lateral en la operacion hace un año, actualmente en Lima Peru con indicacion de traslado al exterior para tratamiento, como mosaicoplastia, cultivo de condrocitos o injertos, le solicito cual seria su indicacion quirurgica y a que hospital me aconsejaria ir
gracias
Realmente no conozco Perú aunque recientemente ha llegado a nuestro hospital un residente de Lima. Tu condropatia es severa. El rango de tratamiento es amplio y depende de tu historia clínica, va desde una correcta rehabilitación hasta la posibilidad de prótesis femoropatelar. Hay q explorar.
buen día Doctor, le escribo para que me ayude, y me de la solución.
Me hize una artroscopia hace 15 días , desde el tercer día el doctor me envio a la rehabilitación física , y asi lo sigo haciendo.
Disculpe le explico: el doctor me digo que había encontrado los meniscos rotos y me había hecho una crondomalacia rotuliana , y que el ligamento cruzado no estaba roto sino un poco desgarrado , pero con ultra sonido y laser se me hiba a fortalecer.
yo le pregunto: es normal sentir mi rodilla rigida y adolorida tengo los tendones de la pantorria y el tobillo duros me hacen fisioterapia pero me pasa por el momento y luego empieza el dolor, , el doctor me ha dicho que camine con una rodillera articular , me la pongo y siento que me duele más, Estoy confundida no se si es normal sentir este malestar y esto va a pasar poco a poco ó Ud, me puede dar algún otro tratamiento
muchas gracias, que Dios lo bendiga
Es imposible saberlo desde aquí. Habría q explorar esa rodilla. De todas formas lo normal sería q mejorara.
Enhorabuena Dr. por tu excelente entrada y blog. Buscaba información en la red sobre rotulas desviadas de nacimiento. Empezé a hacer jogging hace como 3 años y al 3er mes me dolía mucho la rodilla. Hice una resonancia y eso me dijeron, que tenía la rotula desviada por que un, ahora perdona mi ignorancia, ¿ligamento o tendón¿ jalaba mi rotula hacia fuera, que eso era de nacimiento y que habría que «sueltarla» cortando algo (¡imaginate mi espanto!). Mi pregunta es si ese tratamiento es correcto, si sí se puede nacer así a punto de que nos duela al hacer deporte. Me encantaría una cita contigo, pero resulta que vivo en Mexico con visitas ocasionales a Madrid.
Muchas gracias, todo lo bueno
Priscila disculpa el retraso en contestar, no damos hecho. Si es posible nacer con rotulas desviadas o lo q es mas correcto, con su luxación externa, a veces por problemas anatómicos heredados. A veces hay q operar pero suelen ser casos muy específicos. Es una patología difícil y hay q explorar muy bien la rodilla.
Muy buenas dr.Lo primero darle las gracias por su tiempo.
Hace 6 meses me hice daño en la rodilla derecha creo que haciendo spining,no estoy seguro ya que tb hacia mtb, eliptica y maquinas de pierna.Pues despues de tomarme ni se el ibuprufeno,ciclofenaco,fisioteraèutas y meses de reposo la cosa sigue igual,decido hacerme una RM y el resultado es :
Ambos colaterales muestran minimos cambios inflamatorios sin rotura,en relaccion a minimos esguinces de ambos,grado 1.
Menisco interno externo,liganmentos cruzados,infra y suprapatelar sin evidencia de patologia.
No lateraciones de cartilago hialino.
No derrame articular.
No quiste de Baker.
Hace unos dias fui al traumatologo me dice que tengo desgate de rotula y me pone un tratamiento de 6 meses de condrudulf.Me gustaria saber su opinion?
Tengo una escoliosis en la espalda y estoy pensando en hacerme unas plantillas ya que me hice una telemetria y tengo una dismetria de 14mm.La pierna mas larga es la derecha en la cual tengo la lesion.Tiene esto algo que ver con la dismetria?
Y por ultimo preguntarle si puedo hacer algo de ejercicio aunque sea con intensidad moderada y que tipo de ejercicio?
MUchas gracias y un saludo
Por lo q parece comienzas con signos degenerativos leves o de artrosis en la articulación. A veces la diámetros favorece dichos cambios precoces pero debe ser grande. Los deportes sin impacto son los más adecuados.
Hola Doctor,
Hace seis meses, mediante resonancia magnética me diagnosticaron condromalacia de grado 2 en la pierna izquierda y de grado 3 en la pierna derecha. No soy deportista. sin embargo, existe para mi hay explicación, creo que es hereditaria. MI madre comenzó con un problema de rotura del menisco en las dos piernas a la misma edad que yo tengo ahora, y tampoco era deportista, posteriormente su rodillas comenzaron a hincharse hasta parecer monstruosas comparando con el resto de la pierna, a los 75 años dejo de andar, hoy esta totalmente inmovilizada. Mi naturaleza, me sugiere que vaya preparando una silla de ruedas, pero,mientras tanto ¿que debo plantearme?
Hacer ejercicio moderado sin impacto.
Hola, buenas tardes Doctor.
Si me disculpa las molestias me gustaría que me respondiera a una duda que tengo. Resulta que a mis 22 años me han diagnosticado una condromalacia de grado 2. Por desgracia, mi médico no me ha detectado el porqué de mi lesión, símplemente lo achacó a los ejercicios de sentadillas. El problema es que yo he practicado remo a nivel de élite, todo hay que decirlo, desde los 15 a los 19. Claro está, uno de os ejercicios en el gimnasio eran las sentadillas o prensa (peso muy elevado). A los 20 me diagnosticaron artritis psoriásica en una de mis rodillas y un pequeño inicio de condromalacia.
Ahora mi duda es, a quién debería acudir para que me ayudaran a frenar dicha lesión. Dudo que únicamente se deba a las sentadillas, ya que durante estos dos años últimos apenas las hacía, principalmente para evitar empeorar, pero no lo he conseguido. Ahora solamente entreno en el gimnasio para mantenerme en forma y hacer algo de deporte.
Un saludo y muchas gracias por este post.
Imagino que ya estarás en mano de un especialista en reumatología, ya que tienes una artritis que debes de tratar.
Buenas tardes, quería comentarle mi situación por si me pudiera ayudar.
LLevo un año con molestias en la rodilla tras una caida haciendo step y posterior sobrecarga ya que no dejé de realizar ejercicio. En la resonancia de hace 9 meses salió edema óseo en cóndilo femoral externo y rotura parcial de ligamento cruzado anterior. 6 meses después, en la siguiente resonancia, el edema óseo había desaparecido. Pero el dolor continúa y cada vez va a más). Yo he dejado de correr, pero sí que practico natación (aunque si pasa los 30 minutos, la rodilla se me vuelve más rígida). Los traumatólogos a los que he visitado, coinciden en que es síndrome femoropatelar, tras realizar las exploraciones. Me han puesto plantillas, y estoy en tratamiento fisioterapéutico para muscular el vago interno, y hace 1 semana me infiltraron corticoides. A pesar de todo eso, no he notado mejoría. Si no practico deporte, parece que va a mejor, pero en cuanto camino cierto tiempo o nado cierto tiempo, vuelvo a sentir engrosamiento en la parte inferior de la rótula, que dura un par de días. A parte de engrosamiento noto como quemazón que sube hacia arriba (hacia cuádriceps incluso hacia la cadera).
¿Crees que se trata de síndrome femoropatelar? ¿Debería hacerme otra resonancia para descartar otra patología? No sé si es que debo estar más tiempo en reposo, pero pensaba que caminar o nadar me iba a ir bien, pero me duele al pasar de los 30 minutos o al aumentar intensidad del ejercicio. Si es así, ¿cuánto tiempo debo estar en reposo? ¿Deberían haberme hecho efecto los corticoides? O al haber hecho ejercicio demasiado pronto, es por eso por lo que no he notado mejoría?
Muchas gracias
Hola Miriam. Me encantaria poder responderte pero no he visto tu rodilla. Desde el principio hablas de una posible rotura de LCA al q luego parece no darsele mucha importancia. Hay q verlo.
Hola Dr.Codesido,
En primer lugar felicitarle por su magnifico trabajo en este blog, pues es de gran ayuda.
Soy un estudiante de fisioterapia y querría preguntarle una duda que tengo y por mucho que leo al respecto, no termino de aclararme.
Respecto a la terminología que recibe en ocasiones el Síndrome de Dolor Femoro Patelar (SDFP), la duda esta, en que muchos autores lo denominan sin diferencia alguna «dolor anterior de rodilla» o «condromalacia rotuliana»,respecto a la gran controversia que hay respecto a la etimología o a la fisiopatológia, y por ello surge mi duda.
Desde mi punto de vista son cosas diferentes, aunque ambos pueden incluirse dentro del SDFP, el «dolor anterior» es un termino general que hace referencia a todas las posibles patologías en la región anterior de la rodilla (incluyendo SDFP) y la » condromalacia rotuliana» se utiliza como un diagnostico, que conlleva el desgaste del cartílago.
Pregunta: ¿Es posible que en el SDFP no exista desgaste del cartílago,verdad?¿Entonces porque recibe ese nombre?
Me podrías ayudar en este tema, pues yo pienso que es importante saber diferenciar y esclarecer claramente la terminología para evitar confusiones en el diagnostico.
Corrígeme si me equivoco en algo de lo escrito,por favor.
Me gustaría saber la opinión de usted.
Muchas gracias
Un saludo.
Hola Nacho. Tu inquietud me hace pensar q vas a ser un buen fisio. Efectivamente tu razonamiento es correcto. Muchos de los terminos q se usan en patologia rotuliana son intentos equivocos de traducciones sajonas. SDFP es un termino amplisimo pero q por frecuencia se suele referir a la condromalacia, pero hay lesiones del aparato extensor como alteraciones del eje q cursan «todavia» sin condromalacia, por ejemplo es tipico ver a niñas jovenes con valgo y angulo Q grande donde la condromalacia es una consecuencia. Quiza la clasificacion mas clasica y sencilla q te recomiendo está en un libro de la Traumatologia de rodilla q es el Insall (ed Marban) en el capitulo de lesiones de la rotula y apto extensor.
Hola Dr. Pablo Codesido,
Muchas gracias por tu respuesta, me mirare el libro que me recomiendas, pues estoy realizando mi trabajo de fin carrera y cuanto mas lea mejor, gracias.
Un Saludo
Buenos días Doctor,
A pesar de mi ausencia de conocimientos en profundidad en la materia, el artículo me pareció divulgativo y clarificador, y es que llevo un tiempo un poco confuso por un dolor sordo y leve que aparece en mi rodilla sin una localización muy exacta.
Todo comenzó hace unos dos años con un dolor en la parte externa de la rodilla que me hizo parar de hacer deporte (jugaba a fútbol al menos tres veces en semana y practicaba también tenis y pádel).
En la primera exploración que hizo el traumatólogo que me atendió consideró que podría tratarse de algún daño en el menisco externo.
Practicada una resonancia el diagnóstico fue «aplanamiento de troclea femoral con leve lateralización externa de la rótula y cartílago retro-patelar conservado. Meniscos sin particularidades. Sin quiste de Baker. Conclusión displasia fémoro patelar con leve lateralización rotuliana».
Tras la consulta dos traumatólogos ambos me dijeron que en principio no parecía que tuviera nada grave en la rodilla, y que, en cualquier caso, siempre era bueno fortalecer los cuadriceps.
Sin embargo, desde hace dos años padezco un dolor leve, sin localización concreta, unido a chasquidos en la rodilla (de hecho ya en las dos rodillas) que se acentúa al hacer deporte hasta impedirme correr o practicar deporte con asiduidad, habiéndolo dejado casi totalmente a pesar de que me gustaba mucho.
Soy genu varo y utilizo plantillas desde hace años porque tenía cierta tendencia al esguince pero hasta ahora nunca había tenido problemas de rodilla.
Es por ello, agradeciendo de antemano su tiempo y dedicación, así como su interés porque aquellos que no sabemos sobre la materia, podamos comprender un poco mejor que nos pasa, le planteo esta pregunta:
¿ Cabe la posibilidad de que una leve lateralización rotuliana cause dolor hasta el punto de impedir la práctica deportiva, es posible que la resonancia no encontrara alguna lesión que realmente exista en la rodilla?.
Reiterando mi agradecimiento por su atención un saludo.
Si. El sd de hiperpresion o la dispkadia de la rotula puede producir dolor portante
Ojo de nuevo con las resonancias. Son pruebas complementarias. El dolor femoropatelar se produce generalmente en movimiento y por sobrecarga, una resonancia es un momento en una posucion determinada de miles posibles. Hay otras pruebas como el Tac para el estudio de la rotula en diferentes gradis de flexion. Por eso hay q explirar al paciente y saber muy bien lo q buscamos.
Llevo casi dos años de lesion con diagnóstico de condromalacia. He intentado varios tipos de tratamientos, algunos con mas éxito que otros, pero sin lograr una mejoría notable.
Según me ha dicho el traumatólogo, realizaría a modo de prueba una rehabilitación bien completa con ejercicios de propiocepcion, plataforma vibratoria, trx, haciendo mucho hincapié en la flexibilidad, y en caso de fracasar nuevamente debería someterme a una cirugía para liberar la rotula (cortando un tendón, según entendí). Podría decirme cual es su opinión y/o experiencia con este tipo de cirugías?. He escuchado tantas cosas negativas como positivas con respecto a eso y no logro comprender del todo la gravedad de las consecuencias de este tipo de cirugía.
Muchas gracias por su ayuda
Probablemente de lo q te han hablado es de liberar el aleron rotuiano q es una estructura ligamentosa q une la rotula a la parte externa de la rodilla y q esta tensa en muchos casos favoreciendo junto a otros factores el desarrollo de condromalacia, por ello por si sola la liberacion del aleron no suele dar grandes resultados si no se asocia a otras cosas, pero puede ayudar.
Hola doctor.hace un par de meses fui al traumatologo con una resonancia magnetica de la rodilla derecha con el siguiente resultado:
Ambos colaterales muestran minimos cambios inflamatorios sin rotura,en relaccion a minimos esguinces en ambos.
Menisco interno y externo,ligamentos cruzados,infra y suprapatelar,comportamiento femoropatelar y articulacion tibioperonea proximal sin evidencia de patologia.
No alteraciones de cartilago hiliano.
no derrame articular.
No quiste de Baquer.
El diagnostico del traumatologo despues de la exploracion es desgante de rotula,no comenta nada de condromalacia rotuliana.
Me receta condrosulf durante 6 meses y ya llevo tres de toma y no noto mucha mejoria,aun tengo sintomas en los que parece q me raspan la parte superion de la rotula y la inferior del femur.
tengo 39 años y soy deportista parctico ciclismo,natacion …
Despue de mucho leer y se ve lo mejor es averiguar de donde viene la lesion.
tengo unos cuadrices fuertes y no he perdido musculatura .mi duda es si la lesion es por falta de fueza en el cuadriceps o por todo lo contrario un exceso de fuerza y traccion.
Me gustaria saber su opinion y donde puedo acudir donde me guien o me ayuden a descubrir el origen de mi lexion y ayudarme a la recuperacion .
muchas gracias por su tiempo ,un saludo
Si quieres puedes venir a nuestra consulta. Hay q explorar tu rodilla, ver si tienes alguna alteracion del eje o del movimiento de la rotula q asociado a mucha carga deportiva te produzca lesion.
muchas gracias doctor.en dos meses vuelvo a tener cita con el traumatologo en la seguridad social,le comentare si me puede hacer dicha exploracion.de no ser asi iria a su consulta,soy de burgos y veo q me tendria q desplazar a el ferrol.
Le dejo mi direccion de correo y si es tan amable decirme en este como contacto con usted,si deneria llevar o hacerme alguna prueba adiccional,el precio de la consulta y si me haria falta mas de una.
un saludo y gracias de nuevo por su tiempo.
Ricardo, tienes toda la información en la sed http://WWW.drpablocodesido.com, la consulta es en el Hospital Quiron A Coruña no en Ferrol
Buenas Dr. Pablo,
En primer lugar me gustaría agradecerle toda la información que aporta en este blog. En especial esta entrada, me ha sido de gran ayuda.
Le expongo mi caso para conocer si es posible su opinión.
Tengo 27 años y soy deportivamente activo.
Desde los 15-16 años vengo arrastrando problemas de rodillas (jugaba al fútbol de manera federada y tuve que dejarlo a los 17 años), en aquellos tiempos se trataba de lo que posteriormente he sabido que se llama, enfermedad de Osgood-Schlatter, en ambas rodillas. Hace varios años, tuve un esquince de LLI. Cuando me recuperé los dolores seguían, sobre todo en la rodilla donde tuve el esguince. El año pasado volví a acudir al traumatólogo y el informe era el siguiente:
– Antecedentes personales: Rotula alta, Meniscopatía gr 1 sin desgarro.
– Diagnóstico: Síndrome Femoro Patelar.
– Tratamiento: Controsan 400 2C cada 24h.
Este año, en Mayo, practicando sentadillas, sentí una especie de crujido en la rodilla, terminé la actividad física y al día siguiente, la rodilla la tenía muy muy inflamada y tenía bastante dolor en la parte externa de la rodilla y en el hueco poplíteo. Volví a ir al trumatólogo y su exploración física fue: McMurray ext ++. Cajón y Bostezo negativos. Juicio Clínico: Probable meniscopatía externa.
Hoy he ido a recoger una copia de la resonancia que me hicieron la semana pasada y en el informe aparece como conclusión lo siguiente:
– Patela alta con subluxación externa
– Cambios de Osgood-Schlatter crónicos en la inserción distal del tendón rotuliano.
– Discreto derrame intraarticular.
Lo cierto es que aunque llevo media vida con los dolores de rodillas(e incapacitación para realizar determinados movimiento, como simplemente ponerme en cuclillas o de rodillas)este dolor de la rodilla derecha me tiene un poco agobiado, porque es constante. Siento dolores en la parte alta de la rótula en su unión con el cuadriceps, también en la unión con la tibia. De vez en cuando me da un fuerte pinchazo en la parte interna de la rodilla sobre todo, dolor en la parte externa, como una quemazón constante que se agrava cuando hago flexión o extensión completa de la rodilla. También siguen los dolores en la zona poplítea y cuando llevo mucho tiempo en la misma posición, ya sea de pie o sentado, noto más dolor y la rodilla se vuelve como “rígida”.
Creo que mi médico cuando vea los resultados de la resonancia me va a decir lo de siempre: Ejercicio moderado, fortalecer cuadriceps… pero el dolor cada vez va a más y por eso me gustaría conocer su opinión. En especial de la patela alta con subluxación externa que supongo que es el motivo del dolor en la parte externa.
Siento haber escrito un comentario tan largo.
Muchas gracias de nuevo.
Un saludo.
Tu comentario está pendiente de moderación.
Probablemente arrastres problemas desde muy joven. Un Osgoog-S puede determinar una mala añineacion del apto extensor q a su vez determine sublux rotuliana y artrosis progresiva. Cirugia??? Pues hay q pensarselo y valorarlo muy bien pues en teoria deberia ser correctora y por lo tanto agresiva
Buenos días Dr. Codesido, soy Mónica, tengo 41 años y desde los 7 juego al baloncesto, evidentemente ahora por motivos de trabajo (soy dependienta) y por motivos físicos mi constancia es mucho menor. Me gustaría saber su opinión sobre mi caso ya que estoy hecha un lío.
Hace 1 año me operaron del menisco externo de la rodilla izquierda, lo tenía roto. Al salir de la operación el cirujano ya me dijo que había más cosas y que ya iríamos viendo. En este año me han hecho resonancias y los resultados son úlcera CFE y condromalacia rotuliana grado II. Me han hecho 3 infiltraciones de PRP y sigo prácticamente igual. Además ya me han sacado líquido de la rodilla en 4 ocasiones y en otras 2 se ha reabsorbido él sólo. Lo último que me van a hacer es cirugía, creo que se llama NANOFRACTURAS, consiste en hacer microfracturas en el hueso y poner una especie de gel. Qué opina de esta operación???. He ido a otro cirujano traumatólogo especialista en deportistas y me lo desaconseja por completo, cree que con una buena rehabilitación y fortalecimiento de todos los músculos de la pierna es suficiente. Qué le parece a usted???, es suficiente???. Estoy hecha un lío.
Muchísimas gracias de antemano.
Un saludo. Mónica
Dificil los baloncestistas con lesion en compartimento externo. Tienes ya una ulcera condral q si es de cierta entidad si q puede beneficiarse de microperforaciones, es una intervencion con sus indicaciobes aunque los resultados me atreveria a decir q están al 50%. El tema de la rhb y fortalecimiento te operes o no es ineludible.
muchisimas gracias por todo esta valiosa informacion ya llevo mas de 9años con este problema soy una mujer de 40 años. tengo condromalacia rotuliana de grado IV y V en ambas rodillas. me han operado hace ya mas o menos 5 años las dos rodillas me hicieron una artrospcopia en cada una es decir una limpieza y efeitado etc.. la verdad hoy en dia estoy desesperada porque los medicos me han hecho resonancia me ha hecho algunas fisios pero muy pobres y poco mas. no me dan solucion ni mas alternativas. yo a dia de hoy me encuentro muy mal limitada para muchisimas cosas,sentarme sin ayuda levantarme sin ayuda, subir un escalon asi sea minimo,subir al autobus, bajar, dolores diarios muy fuertes se me encalambran las piernas por detras de las rodillas. y otra cantidad de limitaciones mas que no nombro para no alargarme. mi pregunta es la siguiente. hay algun tratamiento que pueda solicitar a la seguridad social? porque ellos me dicen que no hay nada que hacer que aprenda a vivir con el problema. puedo pedir una minusvalia? y como hacerlo. no puedo trabajar en casi nada, no aguanto estar de pie mucho tiempo. y si lo hago tengo que llegara acostarme porque no aguanto. la s.s solo me opero , me manda condrosan y ya esta no ha hecho nada por mi.. ayudemen por favor
Si la situacion es tan limite probablemente lo unico q te quede es la cirugía protesica. Tu edad echa para atras pero si tu limitación es tan importante pues a lo mejor vale la pena.
Buenas tardes Dr., mi nombre es Martin tengo 27 años.
Hace cuatro años tuve mi primer episodio de luxacion de rotula, al año y medio el segundo y ayer el tercero, todos fueron jugando al futbol.
Nunca hice kineciologia al pie de la letra, siempre fui a seciones aisladas de manera irregular.
Mi consulta es: con un buen tratamiento y operacion en caso de ser necesario, puedo volver a jugar al futbol y exigirme al 100%?
Desde ya muchas gracias.
Atte Martin Sericcioli
Es muy dificil de saber, probablemente si. Desgraciadamente nadie va a darte un 100% porque en medicina pueden pasar muchas cosas. Pero la primera idea con tu edad es intentar llegar al maximo.
Hola Dr. Quisiera hacer una consulta. Tengo 26 años y he hecho deporte toda mi vida, desde hace aproximadamente dos años empece con esta lesion del demonio y quisiera saber cuales son las causas de esta lesion, al menos para poder entender que fue lo que paso.. No he tenido ningun golpe, y en toda mi vida deportiva jamás una molestia en las rodillas. Que puede haber pasado para que de repente me digan que mis rotulas estan desviadas y eso es lo que me produce la lesion?. Es hereditario, es desgaste o que es lo que da comienzo a este mal funcionamiento mecanico de la rodilla, mas precisamente de la rotula?. Muchas gracias.
Entiendo por lo q cuentas que estas haciendo una artrosis femoropatelar. Muchas personas especialmente mujeres tienen las rotulas con tendencia a la lateralizarlo no a la hiperpresion externa lo q puede provocar un desgaste precoz del cartílago q de dolor. Hay muchas causas que favorecen este proceso, algunas controlables.
Hola, soy mujer de 40 años, a los 25 años me diagnosticaron condromalacia en las dos rodillas.
Durante estos años me ha dolido debajo de la rótula, incluso me ha dejado en muchas ocasiones sin poder estar de pie o caminar.
Hace tres años me operaron la rodilla izquierda, me dijeron que me hacían una alerotomía, en la parte externa de la pierna. Según parece cortaron unos «alerones» que sujetan la rótula contra el fémur para evitar la presión.
Automáticamente he quedado desde entonces con una tendinitis del tendón rotuliano, que nunca había padecido.
La tendinitis ni siquiera me deja hacer ejercicios isométricos sin peso, como resultado, mi musculatura ha perdido el tono, el basto interno está hundido.
Creo que fue un error en mi caso la operación porque sigo con el problema de cartílagos y además una tendinitis crónica, pero el médico lo niega.
Me ponen ácido hialurónico y celulas de crecimiento plaquetario, pero no me hacen nada apenas.
Estoy desesperada no se donde acudir. Si alguien puede ayudarme, por favor.
Ven a consulta. No se si podremos curarte o hacerte mejorar pero si podemos hacer un diagnóstico correcto e intentar encauzar tu problema.
👍 genial explicación.
Gracias por tu comentario
Fantástico y explicativo el artículo sobre la patalogía.
Actualmente tengo 38 años y llevo 11 padeciendo condropatía bilaterial. Grado incipiente y grado IV respectivamente. El primer traumatólogo que me atendió resto importancia a esta patología, me recomendó hacer ejercicio e ir al gimnasio sin privarme de nada salvo sentadillas en todas sus modalidades, para ganar masa muscular. En un inicio no tenía molestias salvo pesadez y falta de fuerza en ambas rodillas, hasta que pasado unos 3 años esta sensación se acrecentó y fué cuando tomé en serio el ejercicio. Desde entonces he sido muy disciplinado y conseguí «cierta resistencia» en ambas rodillas, pero nunca llegó a desaparecer esas sensación de pesadez, falta de fuerza, fatiga al caminar. sensación de carga en las rótulas. Como le digo nunca tuve ni tengo los típicos dolores al subir o bajar escaleras, de vez en cuando algún pinchazo.
Desde hace unos meses noto un quemazón en el interior de la rótula que disminuye o se acentúa sin causa directa. Quizás cuando más lo noto es tras realizar ejercicios de propiocepción, tras largas caminatas o sesiones de electroestimulación en programas de ganancia muscular. Aún así hay días que sin haber hecho nada también aparece con fuerza dicho quemazón por ejemplo al estar sentado.
A qué puede ser debida esta sensación tan desagradable y limitante? Irritación del cartílago u otro tejido? Avance de la patología?
Como ve, llevo intentando ganar masa muscular en mis piernas durante mucho tiempo sin conseguir grandes resultados. Es posible que la rutina de ejercicios ismométricos no sea la adecuada?
Entiendo que mis preguntas son muy relativas pero agradecería cualquier comentario.
Muchas gracias.
Un saludo.
El proceso de desgaste produce reactantes inflamatorios q producen síntomas desagradables. A veces la ganancia de masa muscular no es fácil y requiere mucho sacrificio.
Buenos dias,
Mi nombre es Juan Jose Trillo , quisiera explicar mi caso de la forma mas breve posible xq creo q podria ayudar a otras q seguramente estan en casos similares a mi.
Hace 4 años principalmente debido a una activa vida deportiva pasada ( quiza demasiado activa y sobre todo mal llevada), se me diagnosticaron varias lesiones q d la noche a la mañana me dejaron sin poder hacer mi gran pasion q era el futbol y sobre todo el deporte en gral( dos hernias lumbares con discopatia, crondomalancia en rodilla grado 4 y menisco interno roto).
Me recorri mil y un especialistas…….traumas , fisios etc , sin una clara solucion la verdad.
Un dia acabe en la consulta de Pablo( y sinceramente acabe por casualidad ).Desde el primer momento me llamo la atencion que estaba hablando con alguien q entendia lo importante q era para mi el deporte , y sobre todo q no era un medico q desde q entras en consulta mira el reloj, gano mi confianza como paciente ya q no sali de alli con ninguna duda sobre mi problema ( despues de recorrerme muchos traumas y con cierta buena fama), su sobre todo humanidad y compresion me hizo decidir seguir con el, y os aseguro q animicamente yo era un alma en pena.
Recuerdo una frase q me dijo:
Eso de q no puedes volver a hacer deporte ya lo veremos , no estoy tan deacuerdo, no podras hacer algunas cosas, pero con trabajo ,constancia y esfuerzo seguro q otras podras.
Me puso en manos de un osteopata de su confianza , segui el tratamiento q el me recomendo y hoy tres años despues vengo determinar la ultramaraton de mountain bike 101 peregrinos de Ponferrada, despues de estar 14 horas encima de la bici con un acumulado de 3700 metros.
Sigo teniendo limitaciones logicamente , mi espalda se carga y mi rodilla si me paso me molesta, pero para hacer esta prueba he entrenado muy duro casi todos los dias durante 6 meses, y apenas lo he notado salvo lo logico del esfuerzo.
Pablo ha sido una de las principales personas que han hecho esto posible, y creerme he sido de lo mas negativo y perdido toda esperanza de q volviera a hacer un minimo deporte o llevar una vida medio normal……..si yo lo he hecho cualquiera puede, solo debeis confiar en vuestro medico o especialista , aunque esa confianza el debe ganarla y Pablo desde el primer momento q entras en su consulta lo hace, xq no solo es bueno en su trabajo sino q es humano y sobre todo siempre se pone en el caso del paciente.
Espero q los q esteis en casos similares os ayude mi experiencia.
Saludos.
Buenas Tardes Doctor. Estos temas de la rodilla como el de la condromalacia ,que padezco ¿quien los trata, el traumatologo, el reumatologo?¿Indistintamente?. Gracias . Un saludo.
En caso de una condromalacia mecánica en el seno de una alteración estructural o anatómica generalmente aislada (la gran mayoría) es conveniente que sea el traumatologo. Si se presenta como una artopatia sistémica (reumatismo) debe ser el reumatólogo.
Buenas, mi nombre es Javier, tengo 20 años. Fui al traumatologo y me dijo que tenia condromalacia rotuliana. Lo cierto es que despues de jugar al futbol un par de veces (La verdad muy suave, sin ningun golpe ni mal gesto) me empezo a molestar mucho mas. La cosa es que leo por todos lados el tipico dolor al subir y bajar escaleras, cuestas… en la parte anterior de la rodilla, pero es que a mi no me duele nunca (excepto algunas ocasione me da un pinchazo) la parte anterior. Mi molestia es que me levanto por la mañana con la rodilla ya hinchada sin hacer ningun ejercicio previo, . No es muy visible pero al tocarme la parte posterior de la rodilla lo noto. He leido sobre quiste de Baker pero no noto al tacto tampoco ningun bulto. En resumen es una sensacion de que no puedo apoyar peso sobre mi rodilla sin hacer ejercicio previo, solo con salir a sacar la basura noto mucho hinchazon y tengo que ponerme hielo. Muchas gracias por leerme
Debes ir a consulta, hay que explorar tu rodilla.
BUENOS DIAS, MI NOMBRE ES CAROLINA TENGO 37 AÑOS Y VENGO PADECIENDO HACE TIEMPO DOLOR DE RODILLAS, EN EL AÑO 2015 ME ENCONTRARON QUISTE DE BAKER, SOLO ME DIJERON QUE NO HAGA EJERCICIOS DE ALTO IMPACTO
2021 VOLVÍ A REALIZARME UNA RESONANCIA Y EL ESPECIALISTA EN RODILLAS ME DIJO QUE TENGO LAS ROTULAS DESVIADAS, ME INDICÓ ANDAR EN BICICLETA Y MIS PIES EN POSTURA CHUECA Y LUEGO TOMAR INDETERMINADAMENTE PRONTAL (ES ALGO DE PALTA Y SOJA) , LA VERDAD ES QUE ME DUELEN MUCHO Y AVECES ME SIENTO INCAPAZ PARA REALIZAR ACTIVIDADES O LAS SIENTOS COMO RIGIDAS Y COMO QUE SE ME VAN A PARTIR EN LA PARTE INTERNA.
NECESITO ALGÚN CONSEJO PORQUE NO VEO UN BUEN PANORAMA.
MUCHAS GRACIAS.!!!
Muy difícil darte un consejo sin ver y saber como se comportan tus rodillas, más en casos complejos. Confía en tu traumatologo, suerte.
Buenos días , tengo 52 años y llevo 30 años aprox con condromalacia rotuliana en la pierna izquierda actualmente grado 3 o 4 (no estoy seguro). Sigo realizando deporte (bicicleta de montaña), pero una vez finalizado el ejercicio o cuando realizo trekking (con bastones en las bajadas) o bajo escaleras tengo un dolor intenso en la zona alta de la rotula. He realizado ejercicios de potenciación vasto interno, cuadriceps y estiramientos del cuadriceps y últimamente de la fascia lata, pero no consigo mejorar y estoy un poco desesperado. En los últimos años me infiltraban ácido hialurónico pero no tenía ninguna mejora puntual. He consultado a varios especialistas pero no me dan ninguna solución , el último sin ver ninguna prueba radiológica solo comentándole que tenía la rotula alta me sugirió realizar una liberación del alerón externo. Necesitaría que me aconsejarás un buen especialista para que me diera un buen diagnóstico en la zona de Barcelona ya que creo que tu consulta está en A Coruña. Mi intención no es que me operen a la ligera prefiero si es tema muscular realizar rehabilitación pero estoy perdido y un poco desesperado. Muchas Gracias por la labor de divulgación que realizas.
Óscar
Dr Cabot, Dr Monllau, Dr Gelber…por ejemplo.
Suerte. Un saludo