Etiquetas
Hemos vuelto. Lo hacemos con uno de los temas más traumatológicos que hay. La fractura de cadera. Como de costumbre lo analizaremos desde un punto de vista general, para que todos lo entendamos, descubriendo alguna de las características que la hacen hoy en día ser un poco la “maltratada” o “minusvalorada” según mi opinión.
Y es cierto. La gran mayoría de fracturas de cadera que hay se producen en pacientes ancianos. El tratamiento de la fractura de cadera es efectivo pero hubo un tiempo en el que con un poco que se hiciera parecía que era suficiente. Me explico. El tratamiento es básicamente quirúrgico, hay que operar. Si no se hace el paciente probablemente estaría condenado a no volver a andar o a hacerlo con dificultades y con dolor. Hoy en día la cirugía evita gran parte del dolor pero si no se hace correctamente podemos dejar de evitar ciertas secuelas. Debéis daros cuenta que un encamamiento prolongado en un paciente anciano puede suponer la muerte. Dependiendo del tipo de fractura las tasas de mortalidad al año pueden ser altas. ¿Por qué me he referido a ella como la “maltratada”?, pues un poco por la resignación…, es cierto que muchas veces la edad es la edad, con todas sus enfermedades acompañantes y que no podemos pedirle peras al olmo, pero pensad en esto: ¿sabéis de mucha gente que se opere una fractura de cadera en un centro privado buscando un cirujano súperespecialista en este tema, como por ejemplo para el ligamento cruzado de un futbolista? La respuesta es no, ya que su volumen hace que sea una de las cirugías más realizadas en ámbito público y en formación y por tanto tenga ese san Benito de “fácil o suficiente”. Personalmente he aprendido con el tiempo a ser cada vez más exigente en estas cirugías ya que he comprobado que un buen tratamiento provoca una mejora elevadísima en la calidad de vida de estos pacientes, que hace unos años no se valoraba.
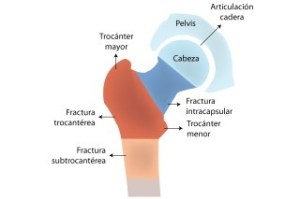
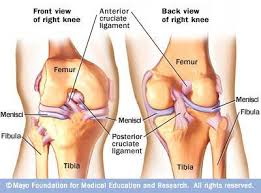
Las fracturas de cadera en relidad deben de llamarse “fracturas del extremo proximal del fémur” que comprende hasta unos 5 cms por debajo del trocánter menor del fémur. Fijaos en la figura. Se dan aproximadamente 60.000 al año solo en España. Por tanto su impacto económico y social es brutal. Imaginaros por ejemplo la repercusión para una anciana de 85 años y su familia que hace sus paseos diarios de forma independiente y que tras esta fractura no puede andar…
 Capsula de la cadera (con sus ligamentos)
Capsula de la cadera (con sus ligamentos)
Las mujeres lo sufren 4 veces más que los hombres. La osteoporosis y otras enfermedades que se manifiestan con la edad hacen que el hueso no sea de gran calidad y se rompa con cierta facilidad. Los pacientes con fractura de cadera menores de 60 años son menos del 10% y generalmente por accidentes de alta energía.
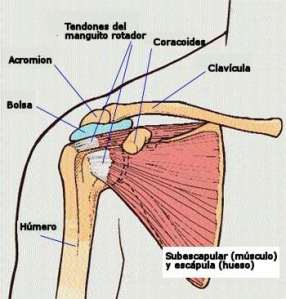
Las fracturas del extremo proximal del fémur son básicamente de dos tipos: intracapsulares y extracapsulares. Si entendéis la diferencia sabréis por qué en unos casos se opera de una manera o de otra. Anatómicamente la articulación de la cadera está rodeada por una bolsa o cápsula fibrosa que mantiene la cabeza del fémur en la “copa” o acetábulo de la pelvis. Dentro, como en otras articulaciones, está el líquido sinovial. Si la fractura es dentro de esta cápsula la llamamos intracapsular, son las que vulgarmente denominamos “de cuello de fémur” porque se producen en esa zona del hueso. Cuando la fractura es fuera de esa cápsula las llamamos extracapsulares, que pueden ser pertrocantereas o subtrocantereas (lo veremos).
El problema principal de las fracturas intracapsulares es que se interrumpe la circulación de la cabeza femoral, vamos que se decapita cuanto más desplazada está. Es un problema biológico. Si está muy poco desplazada y el paciente es joven intentamos sintetizarla (recomponerla) cuanto antes, pues cuanto más tiempo pase más probabilidades hay de que la circulación sufra daño. Para ello podemos usar unos tornillos de osteosíntesis. A veces no es suficiente y pasados unos meses la cabeza del fémur al quedarse sin circulación se necrosa (una especie de infarto), en ese caso optamos por una prótesis de cadera. En pacientes ancianos, que son la mayoría, optamos casi directamente por una prótesis de cadera, pues ya de por sí el estado de la cabeza no es muy bueno y no nos arriesgamos a que la cabeza infarte, además la prótesis nos permite andar a los pocos días. Si alguien se pregunta por qué no optamos directamente en jóvenes por la prótesis creo que la respuesta cae de cajón, conservas tu propia “cabeza femoral” sin necesidad de pensar que en cierto tiempo puede ser necesario recambiar la prótesis. No me voy a extender en el tipo de prótesis que usamos, quizá para otro post. Ahora lo más importante es saber que en las fracturas “de cuello femoral” se suelen usar prótesis y en algunos casos seleccionados tornillos para conservar la cabeza del fémur.

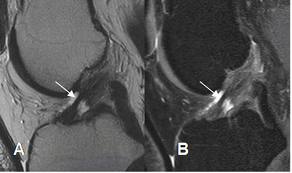
Fractura cuello femur (flecha)
[caption id="attachment_399" align="alignnone" width="300"] Protesis cadera (hemiartroplastia)
Protesis cadera (hemiartroplastia)
Las fracturas extracapsulares se producen fuera de la cápsula, generalmente entre ambos trocánteres del fémur. De nuevo fijaros en las figuras. Los trocánteres son el mayor y el menor, prominencias que sirven de inserción a potentes músculos que determinarán el desplazamiento de los fragmentos de la fractura. Aquí el problema no es tanto la falta de consolidación sino esas fuerzas de tracción que producen desplazamiento y por tanto severo dolor e impotencia funcional, además de un sangrado muy importante, recordemos que en realidad se rompe el fémur, que es el hueso más grande del esqueleto. La media de edad de estos pacientes es aún un poco más alta, por lo que una fractura de este tipo puede resultar “mortal” para ellos ya que con diversas patologías de base cardíacas, pulmonares…etc, sufrir esto significa una descompensación muy importante. En este caso lo importante es estabilizar la fractura cuanto antes pues así disminuiremos el sangrado, el dolor…etc y además podremos “sentar” al paciente cuanto antes. Se ha visto que una cirugía temprana mejora mucho el resultado final en cuanto a calidad de vida. A veces, la sobrecarga de hospitales hace que muchos de estos pacientes estén esperando días a ser operados. Y por qué no decirlo…al ser ancianos algunas familias parece que lo toleran mejor que el ligamento cruzado del joven de la familia. Ojo al dato.
Dentro de las fracturas extracapsulares la mayoría son pertrocantereas (entre ambos trocánteres), que para nosotros los cirujanos son relativamente asequibles para fijar y reducir correctamente de forma quirúrgica. Pero hay otras como las subtrocantereas (con trazo de fractura por debajo del trocánter menor) que son especialmente complejas y cuya cirugía puede ser muy mal tolerada si no es manejada por un cirujano experimentado. He aquí otra vez por qué “maltratada”. No es igual una fractura pertrocanterea poco desplazada, que una subtrocanterea muy desplazada. A veces, se las trata como iguales y no es así. La mortalidad en el primer año de las subtrocantereas es altísima, pero se ha comprobado que un buen manejo puede equipararla a sus “hermanas pertrocantereas”.
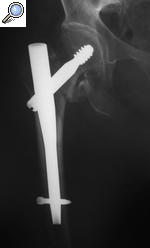
En el caso de las fracturas extracapsulares lo que solemos utilizar en el quirófano son “clavos de osteosíntesis”. Una imagen vale más que mil palabras. De nuevo no os voy a hablar del tipo de clavos ni de cuestiones técnicas. Ya en otro post os he hablado de ellos resaltando la importancia que tienen para salvar vidas de forma constante. Es curioso porque es de los post menos seguidos, muchísimo menos que cuando hablamos de meniscos o ligamentos, ¿no os parece significativo?
No me puedo olvidar de la importancia de otros médicos en este tipo de fracturas en ancianos y gente mayor. Los médicos internistas son fundamentales en la planta de traumatología porque nos ayudan a estabilizar esas enfermedades que se han descompensado con la hemorragias, el dolor…etc es muy frecuente que los ancianos se agiten en el hospital y que tengan diversas complicaciones, por eso cada vez intentamos operarlos antes siempre que se pueda porque es cierto que en algunos casos hay medicaciones que pueden demorar ”algo” la cirugía.
Como resumen quedaros en que una fractura de cadera es una situación muy grave tanto en personas jóvenes como mayores, que no se debe minusvalorar en ningún caso, y que debe recibir el mejor tratamiento posible porque se puede resolver.